falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
true
it is true
falseit is false
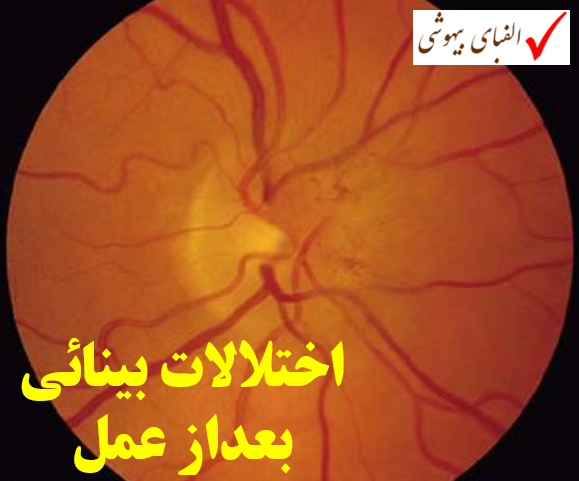
بحث اختلالات بینائی بعد از عمل (POVL) از جمله دروسی است که (هم برای مدرس و هم برای خواننده) بسیار خسته کننده و عذاب آور است . ناچارا به دلیل اهمیت موضوع و همچنین سوالات فراوانی که در امتحانات مطرح می شود، به این مبحث پرداخته ایم . برای دلچسب شدن درس از رنگ و لعاب نوشتاری !! کمک گرفته ام ولی تصور می کنم که اثر چندانی نداشته است و خوانندگان باید به بزرگواری خود ، ما را ببخشند. مثل دروس قبل ، آزمون این درس در پایین همین صفحه شروع خواهد شد .اگر اشتباهی در این درس دیدید ، محبت کنید و تذکر دهید.
مرجع :
بیهوشی میلر ۲۰۱۵ : صفحات ۳۰۱۱ الی ۳۰۲۹ / ۱۲۶۱ و ۱۲۶۲ / ۱۲۴۰ / ۲۴۰۴ / ۲۱۶۶ / ۲۱۹۶ /
کواگزیست ۲۰۱۸ : صفحات ۳۰۱ الی ۳۰۳ / ۲۶۱ / ۳۰۰ / ۵۲۵ / ۶۰۹/
==================================================================================================================
اختصارات :
ION= ischemic optic neuropathy
AION = Anterior ischemic optic neuropathy
PION = Posterior ischemic optic neuropathy
CRAO= Central Retinal Artery Occlusion
BRAO= Branch Retinal Artery Occlusion
==================================================================================================================
آیا تمامی اختلالات بینائی بعد از عمل توام با درد می باشند؟
خیر. به جدول زیر دقت کنید :

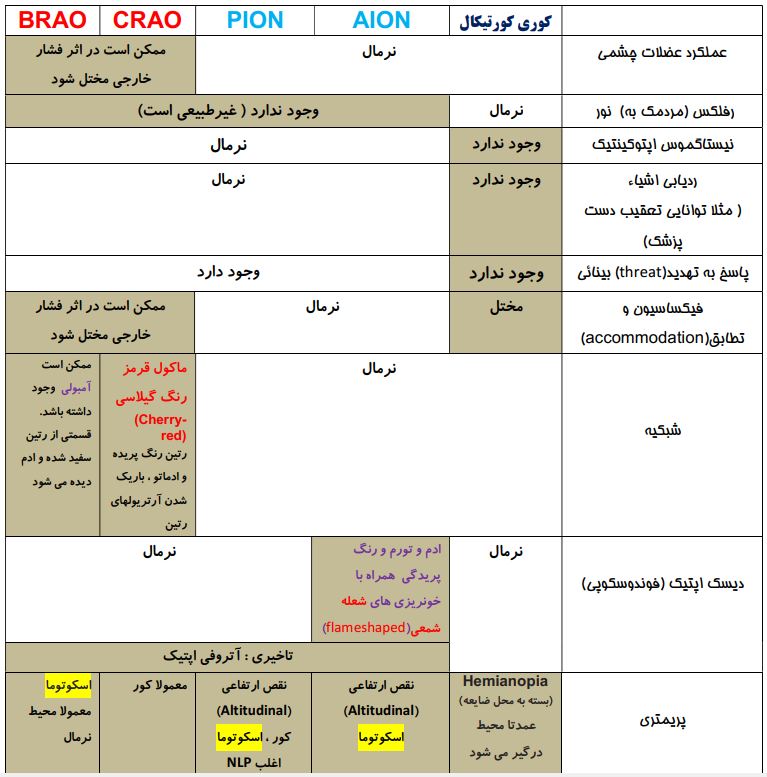
مقایسه پنج اختلال بینائی بعد از عمل :
جدول ذیل همان جدول ص ۳۰۱۳ بیهوشی میلر است که طراحان سوال علاقه فراوانی به آن دارند. در اینجا فقط کمی آرایشش کرده ایم تا بیشتر مقبول افتد!
خانه های خاکستری این جدول ، همان موارد پاتولوژیک و غیرطبیعی هر اختلال هستند که مکرر در درس ذیل به آنها اشاره خواهیم کرد:
==================================================================================================================
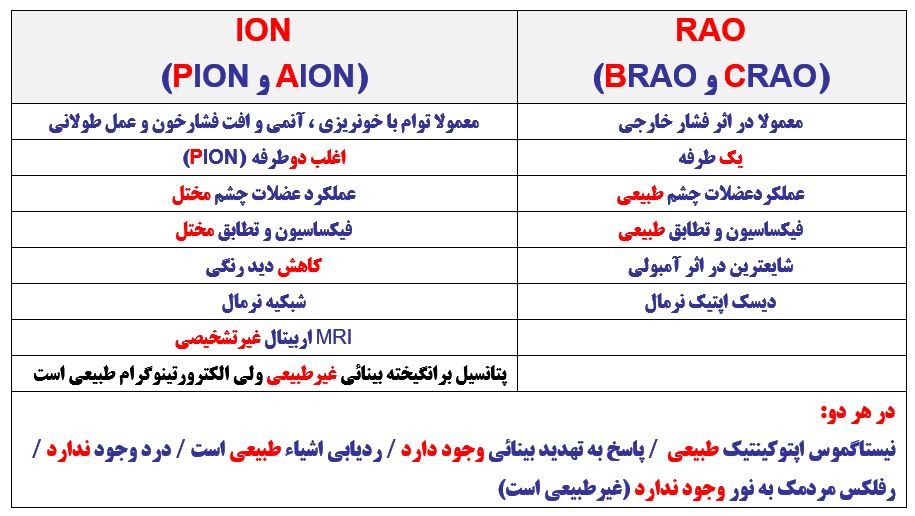
نروپاتی ایسکمیک اپتیک (ION)
شایعترین علت اختلال دید ( کوری) بعد از عمل کدام است ؟
نروپاتی ایسکمیک اپتیک (ION) . در این میان شیوع نوع خلفی ( PION) بیشتر از نوع قدامی ( AION) است ( کواگزیست ص ۳۰۰ و میلر ص ۲۴۰۴)
چرا طی جراحی ، میزان فراوانی نروپاتی ایسکمیک اپتیک خلفی (PION) بیشتر از نروپاتی ایسکمیک اپتیک قدامی(AION) است؟
خونرسانی سگمان خلفی عصب اپتیک به طرز قابل توجهی کمتر از سگمان قدامی است و به دلیل همین تفاوت در آناتومی و خونرسانی ، فراوانی PION در حول و حوش عمل بیشتر است .
در نروپاتی ایسکمیک اپتیک معمولا چه مدت بعد از عمل اختلال دید روی میدهد؟( میلر ص ۳۰۱۷ و کواگزیست ص ۳۰۱)
طی ۲۴ تا ۴۸ ساعت بعد از عمل . ولی این زمان ممکن است تا یک هفته بعد از عمل هم طول بکشد ( عمدتا در بیماران زیر ونتیلاتور یا تحت سداسیون)
عوامل خطر قطعی ایجاد نروپاتی ایسکمیک اپتیک (ION) کدامند ؟ (کواگزیست ص ۳۰۳ ، میلر ۳۰۳۱ ، ۳۰۱۹ ، ۳۰۲۲ ، ۲۴۰۴ ، ۱۲۶۲ )

ریسک فاکتورهای دیگر ION:
در مورد ریسک فاکتورهای زیر باید به این نکته توجه داشت که در قسمت های مختلف میلر و کواگزیست اختلاف نظر وجود دارد :
— هیپوتانسیون کنترله ( اختلاف نظر در ص ۱۲۶۲ میلر)
— استفاده از وازوپرسور حین عمل ( اختلاف نظر در ص ۳۰۲۵ ، ۳۰۲۷ ، ۳۰۱۱ و ۱۲۶۲ میلر و ص ۳۰۳ کواگزیست)
— هیپوتانسیون طولانی مدت ( اختلاف نظر) ( اداره فشارخون حین عمل تاثیری بر ION ندارد و فشار خون بهتر است در حد پایه نگاه داشته شد)
— آنمی یا hemodilution ( اختلاف نظر)
— افزایش IOP ناشی از وضعیت پرون/ افزایش IOP در چشم پائین در وضعیت لترال/ افزایش IOP در وضعیت steep trendelenburg
— تجویزمایعات با مانیتورینگ کاتتر ورید مرکزی سبب کاهش احتمال وقوع ION می شود
باید دقت کرد که حد پائین هماتوکریت یا هموگلوبین و ادم فاسیال و یا فشار بر کره چشم از ریسک فاکتورهای ION محسوب نمی شوند.
کدام ریسک فاکتورها بیماران را مستعد IONمی کند؟
هیپرتانسیون ، دیابت ، آترواسکلروز ،هیپرلیپیدمی ، smoking،
سندرم sleep apnea ( بیشتر به نفع AION)
نسبت کم cup-to-disk ( بیشتر به نفع AION است)
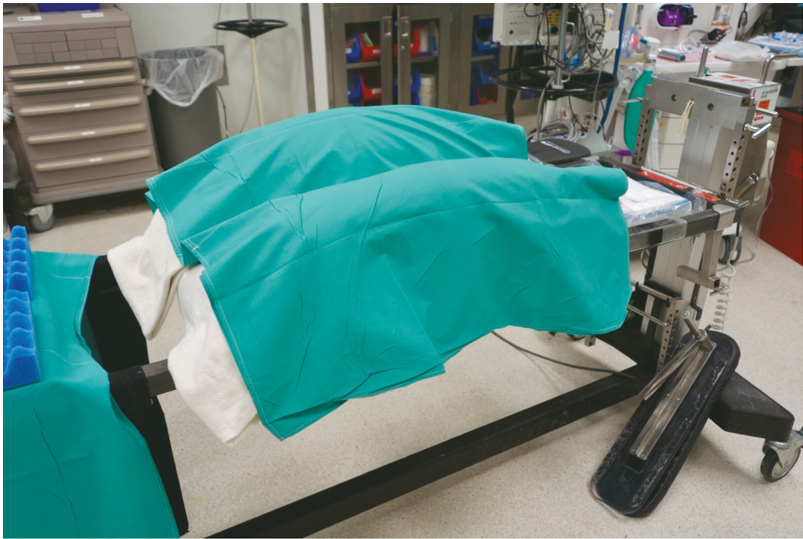
Wilson frame چیست ؟ ( میلر ص ۳۰۱۹ و ۲۴۰۴ و ۱۲۶۲ و ۱۲۵۱ و ۱۲۵۳ و کواگزیست ص ۳۰۳)
این ابزار شامل دو پد طولی است که (برای وضعیت دادن بهتر بیمار در اعمال جراحی ستون فقرات) بر روی تخت عمل نصب می شود . این ابزار فواید متعددی (برای جراح و متخصص بیهوشی) دارد ولی همواره یکی از ریسک فاکتورهای اصلی در ایجاد نروپاتی ایسکمیک اپتیک ( بخصوص نوع خلفی آن یعنی PION) محسوب می شود .
در ذیل تصاویری از wilson frame را ملاحظه می کنید. (عکس اولی خارج از میلر و دو عکس بعدی از میلر با زیر سری های مختلف ):

آیا برای تجویز مایع در وضعیت پرون ، استفاده از کلوئید (به همراه کریستالوئید) سبب کاهش خطر ION می شود ؟
برای احیاء مایع در وضعیت پرون ، توصیه شده که درصدی از حجم به کلوئید اختصاص داده شود . نشان داده شده که اگر تنها از کریستالوئید(بدون کلوئید) استفاده شود و یا مقدار کلوئید نسبت به کریستالوئید ناچیز باشد شانس ION افزایش می یابد . احتمال داده می شود که کلوئید سبب کاهش ادم عصب اپتیک در وضعیت پرون می شود.
بر اساس گزارش ASA ، مشخصات اکثریت بیمارانیکه به دنبال جراحی ستون فقرات در پوزیشن پرون ، دچار اختلالات چشمی (عمدتا ION) شده اند چگونه بوده است؟
بیماران افراد نسبتا سالمی بوده اند که خونریزی حین عمل بیش از ۱۰۰۰ میلی لیتر داشته اند و مدت جراحی آنها بیش از ۶ ساعت بوده است ( میلر ص ۲۴۰۴)
==================================================================================================================
نروپاتی ایسکمیک اپتیک قدامی (AION)
کدامیک از مشخصات AION ، این اختلال بینائی را در مراحل اولیه از سایر اختلالات متمایز می کند؟
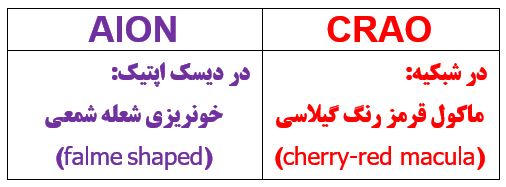
( ابتدا به جدول مقایسه ای میلر در بالا نگاه کنید) AION در بین این پنج اختلال تنها اختلالی است که در مراحل اولیه سبب اختلال در دیسک اپتیک می شود . این اختلال به شکل ادم و رنگ پریدگی و نیز خونریزی های شعله شمعی (flame shaped)خود را نشان می دهد .
شایعترین عملی که سبب AION می شود کدام است؟
جراحی قلب ( باز)
مثال هایی از AION :
— بیماری به دنبال عمل جراحی قلب و بعد از اکستوبه شدن در ICU اظهار می کند که بینائی خود را از دست داده است . بیمار شکایتی از درد ندارد و در معاینه مردمک ها non-reactive می باشند و در معاینه دیسک اپتیک خونریزی شعله شمعی مشهود است .
— بیمار آقای ۵۴ ساله ، ۲۴ ساعت بعد از جراحی ستون فقرات از کاهش بینائی شکایت دارد. در معاینه چشم ها ، مردمک ها بدون واکنش به نور ، دیسک اپتیک ادم و نقاطی از خونریزی مشاهده می شود
— بیمار ۶۰ ساله ای دو روز پس از عمل جراحی دچار کاهش بینائی می شود. بیمار از درد چشم شکایتی ندارد و در معاینه چشم نیمه چپ میدان بینائی محدود شده است. در فوندوسکوپی ادم پاپی و خونریزی شبکیه مشهود است.
— بیماری ۵۸ ساله بعد از عمل جراحی دیسک هرنیاسیون ، دچار اختلال بینائی شده است بطوریکه رفلکس به نور ثابت ندارد . در معاینه دیسک اپتیک رنگ پریده متورم ، همراه با خونریزی های شعله شمعی می باشد. شبکیه بیمار نرمال بوده و بیمار پاسخ به تهدید بینائی دارد . همچنین عملکرد ماهیچه های چشمی وی نرمال است .
— آقای ۵۶ ساله با سابقه DM و HTN به دنبال جراحی FESS در ریکاوری از کاهش بینائی بدون درد شاکی است . در معاینه چشم پزشکی ادم و رنگ پریدگی اپتیک دیسک ، عدم رفلکس نوری ، رتین نرمال و کاهش میزان بینائی به شکل altitudinal گزارش می شود .
— بیمار خانم ۶۰ ساله ای است که به دنبال CABG دچار کاهش بینائی سمت راست شده است. در بررسی بیمار فاقد درد بوده و نقائص میدان دید ارتفاعی دارد . مردمک ها non reactive بوده و عدم حس نور وجود دارد . دیسک مختصری ادماتو بوده و MRI اربیتال غیر تشخیصی است.
— آقای ۵۸ ساله یک روز پس از عمل پیوند عروق کرونر بطور ناگهانی ، خودبخود و بدون درد ، بینائی خود را از دست می دهد. در معاینات به عمل آمده مردمک ها nonreactive ، خونریزی و ادم دیسک اپتیک وجود دارد . Visual evoked potential غیرطبیعی گزارش می شود.
— بیماری تحت درمان با ویاگرا (sildenafil) بعد از جراحی ستون فقرات دچار اختلال بینایی شده است. در فوندوسکوپی ، دیسک بینایی غیرطبیعی گزارش شده است .
داروهای erectile dysfunction همانند سیلدنافیل (ویاگرا) ممکن است سبب اختلال بینائی بعد از عمل شوند. این اختلال از کدام نوع هست و راه پیشگیری آن کدام است ؟( میلر ص ۳۰۲۵)
این اختلال از نوع AION است که سبب غیرطبیعی شدن دیسک اپتیک می شود .برای پیشگیری این عارضه ، بهتر است این داروها ۱ تا ۲ روز قبل از عمل قطع شوند
==================================================================================================================
نروپاتی ایسکمیک اپتیک خلفی (PION)
مشخصات PION کدامند؟
عمدتا بیمار بلافاصله بعد از هوشیاری از اختلال دید شاکی است. معمولا اختلال دید دوطرفه است. بیشتر به دنبال جراحی ستون فقرات اتفاق می افتد. بیمار طی عمل معمولا دچار هیپوتانسیون و تجویز مایع و خون می شود .
مثال هایی از PION:
— بیماری تحت عمل جراحی شکستگی مهره های کمری قرار گرفته است. بعد از هوشیاری بیمار از اختلال بینائی شکایت دارد. رفلکس به نور ندارد ولی تطابق نرمال دارد. کارکرد عضلات چشمی نرمال است . در پریمتری اسکوتوم و اختلال altitudinal دارد . در معاینه دیسک اپتیک و شبکیه نرمال است .
— آقای ۴۵ ساله دیابتی تحت عمل جراحی مهره های کمری قرار گرفته است. در طول عمل ۴ ساعته حدود دو لیتر خونریزی داشته و سعی شده که MAP بیمار حدود ۶۰ تا ۸۰ میلی متر جیوه حفظ شود . بلافاصله بعد از بیدار شدن بیمار از عدم دید هر دو چشم شاکی است . بیمار درد نداشته و علامت دیگری را ذکر نمی کند. در معاینه چشم پزشکی مردمک پاسخ به نور ندارد و دیسک اپتیک سالم به نظر می رسد.
— آقای ۵۰ ساله کاندید عمل جراحی فیوژن خلفی نخاع تحت بیهوشی عمومی به مدت ۷ ساعت قرار می گیرد. در طول بیهوشی فشار متوسط شریانی در حدود ۶۰ میلی متر جیوه حفظ شده و بیمار حدود ۲۰۰۰ سی سی خونریزی می کند . پس از پایان عمل جراحی بیمار از کاهش بینائی دوطرفه و بدون درد شکایت می کند. در معاینه چشم دیسک اپتیک و رتین و عملکرد عضلات چشمی نرمال است ، در حالی که رفلکس به نور وجود ندارد .
— جوان ۲۵ ساله ای تحت جراحی ترمیم شکستگی ستون فقرات در پوزیشن پرون قرار گرفته است . در حین عمل خونریزی فراوان داشته که با مایع و خون جایگزین می شود . در ریکاوری ، بیمار از کاهش دو طرفه بینائی شاکی است ولی فاقد درد است . اپتیک دیسک نرمال است ولی رفلکس مردمک به نور مختل می باشد.
— خانم ۵۰ ساله ای که تحت عمل جراحی لامینکتومی لومبار قرار گرفته است پس از بیدار شدن به طور ناگهانی دچار کاهش بینائی هر دو چشم شده است. بیمار شکایت از درد چشم ندارد . در معاینه ته چشم، دیسک اپتیک و رتین نرمال است. رفلکس به نور وجود ندارد.
— بیمار آقای ۵۰ ساله ای است که بلافاصله بعد عمل جراحی اسپاین دچار POVL دوطرفه شده است. بیمار درد نداشته و مردمک های غیرواکنشی دارد . دیسک اپتیک سالم است و خونریزی مشاهده نمی شود
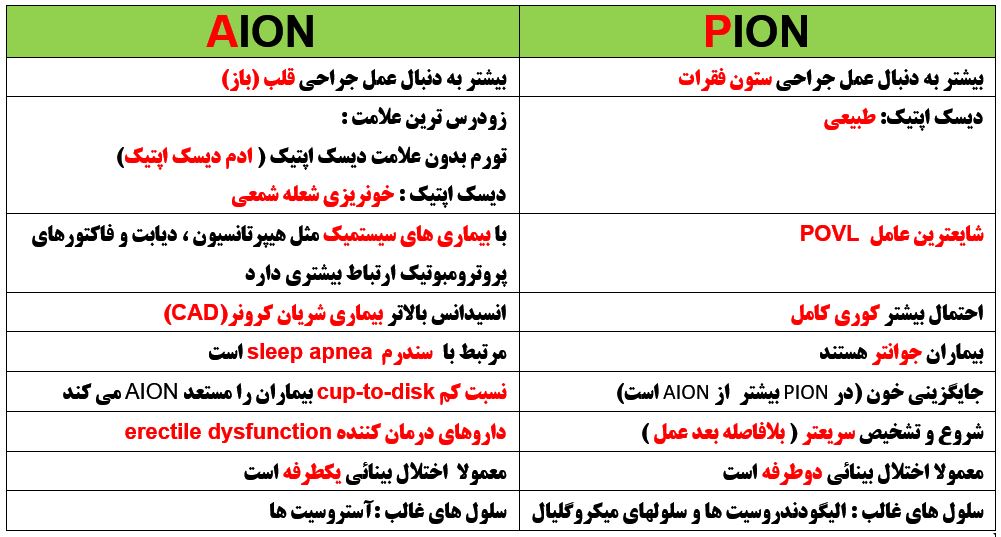
خلاصه ای از اختلافات AION و PION:
نروپاتی ایسکمیک اپتیک (ION) را معمولا به دو دسته شریانی (arteritic) و غیرشریانی (nonarteritic) تقسیم می کنند:
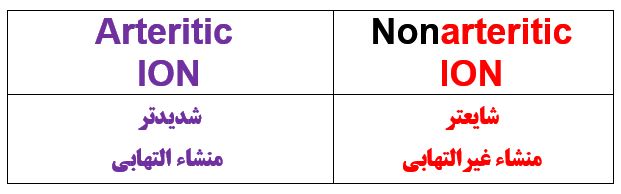
نوع آرتریتیک ION چه نام دارد و مشخصات آن چیست؟ ( کواگزیست ص ۲۶۱ و ۳۰۳ و میلر ص ۳۰۱۶)
آرتریت تمپورال (Giant Cell) . این آرتریت منشاء التهابی دارد و (نسبت به نوع غیرآرتریتیک) شدیدتر است ولی شیوع کمتری دارد . آرتریت تمپورال از دسته بیماریهای سیستمیک محسوب می شود که بیشتر خانم های ( ۵۰ یا ۶۰ سال به بالا) را گرفتار می کند . علائم آن ناشی از التهاب شریانهای سر و گردن است که به شکل سردرد یکطرفه ، تندرنس اسکالپ یا خسته شدن فک بعد از جویدن (jaw claudication) و کوری یکطرفه (ION) نشان داده می شود .تشخیص آن از طریق وجود سلولهای giant در بیوپسی شریان تمپورال است . درمان علائم آن ( و منجمله علائم بینائی) استفاده از کورتیکواستروئید دوز بالا است که همچنین سبب پروفیلاکسی چشم مقابل هم می شود.
نوع غیرشریانی (nonarteritic) نروپاتی ایسکمیک اپتیک در چه مواردی اتفاق می افتد؟
—این مورد به دلیل کاهش اکسیژن رسانی به عصب اپتیک (در اثر هیپوتانسیون و یا آنمی) رخ می دهد( و ربطی به التهاب ندارد )
— جراحی قلب ، جراحی سرو گردن ، ایست قلبی و همودیالیز از جمله مواردی هستند که ممکن است سبب این نوع نروپاتی شود.
اختلال دید بعد از عمل Radical Neck به چه دلیلی است ؟
الف) شایعترین دلیل آن نروپاتی ایسکمی اپتیک ( عمدتا PION) است . دلیل این امر لیگاسیون ورید ژوگولر و اختلال درناژ وریدی است ( میلر ص ۳۰۱۲ و ۳۰۱۵)
ب) علت کمتر شایع آن CRAO است. این مورد بیشتر در مواقعی است که عمل توام با خونریزی و افت فشارخون شود .در این موارد وازواسپاسم یا ترومبوز سبب CRAO می شود( کواگزیست ص ۳۰۳)
در درمان ION از کدام داروها می توان استفاده کرد؟
— دیورتیک هایی همانند مانیتول و فورزماید ( ممکن است با کاهش ادم ، نقش مثبتی داشته باشد )
— استازولامید (اختلاف نظر در صفحات ۳۰۲۵ و ۳۰۲۷ میلر)
استفاده از کورتیکواستروئیدها توصیه نمی شود چون سبب افزایش خطر عفونت زخم در مرحله بعد عمل می شوند .( میلر ص ۳۰۲۵) داروهای آنتی پلاکت نیز نقش درمانی ندارند .
— همچنین مواردی همچون بالاتر نگاه داشتن سطح سر نسبت به قلب ، افزایش غلظت هموگلوبین نیز در مواردی توصیه شده است ولی منافع و معایب آن باید جداگانه سنجیده شود
==================================================================================================================
انسداد شریان شبکیه
شایعترین علت انسداد شریان شبکیه ( اعم از CRAO / BRAO ) در دوره حول و حوش عمل کدام مورد است ؟
شایعترین دلیل انسداد ( ایسکمی) رتین ، حالتی است که سر بیمار در پوزیشن نامناسب قرار گرفته باشد و در همین حالت فشار خارجی به چشم وارد شود . در این مورد شاهد افزایش IOP و در نتیجه انسداد سیرکولاسیون شریانی شبکیه هستیم
دلایل دیگر انسداد شریان شبکیه عبارتند از :
— کاهش حمایت خونی شبکیه
— اختلال درناژ وریدی شبکیه
— ترومبوز شریانی ( به دلیل بیماری انعقادی)
تاکید شده که هیپوتانسیون از علل نادر انسداد شریان شبکیه است
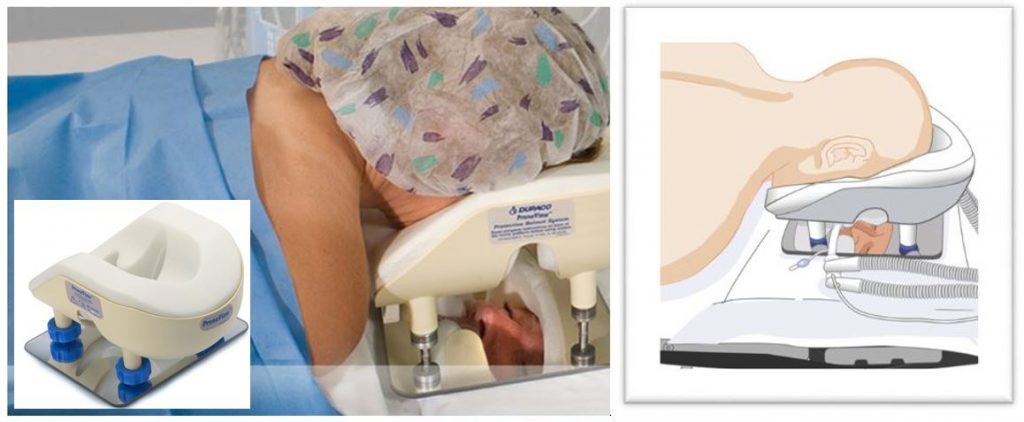
امروزه برای مراقبت بهتر از چشم ها در وضعیت پرون ، از سیستم آینه ای (mirror system) استفاده می کنند. این سیستم چگونه کار می کند؟( میلر ص ۱۲۵۲ ، ۳۰۱۴ و ۳۰۱۶)
این کار در مورد زیرسری های اسفنجی (مکعبی و یا گرد ) انجام می شود به نحوی که آینه ای در قسمت پائین قرار می گیرد (تا در موقعیت پرون) مشاهده چشم ها و لوله تراشه راحت تر باشد و همچنین از فشرده شدن چشم ها جلوگیری شود . رایج ترین سیستم های آینه ای با نام تجاری ProneView به بازار عرضه شده است. تصویر سمت راست از بیهوشی میلر ص ۱۲۵۲ و تصویر سمت چپ ProneView را ( خارج از کتاب) نشان می دهد:
برای نگهداری سر حین جراحی از زیرسری های (headrest) مختلفی استفاده می شود . زیرسری نعل اسبی (horseshoe headrest) یکی از این موارد است . آیا استفاده از این زیرسری برای انجام عمل جراحی cervical spine در وضعیت پرون مناسب است؟
به تصاویر زیر ( میلر ص ۱۲۵۱) در مورد زیرسری نعل اسبی نگاه کنید :
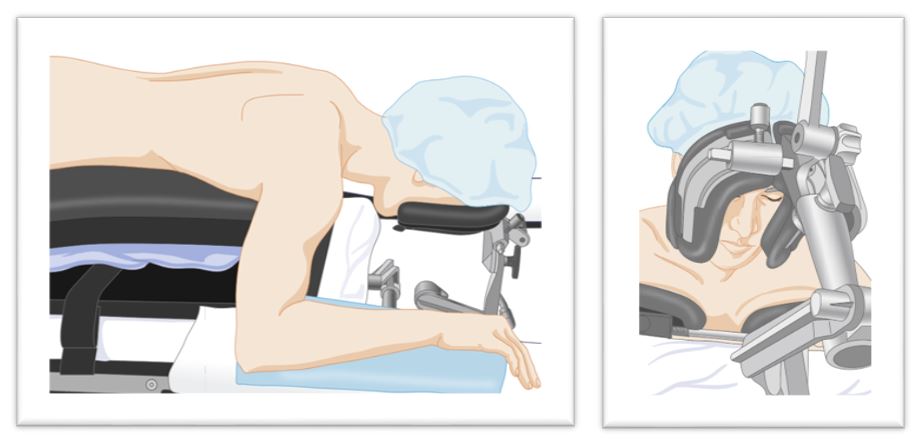
نگرانی در مورد زیرسری نعل اسبی بیشتر به خاطر منفذ تنگی است که صورت بیمار در آن قرار می گیرد . در اثر بد قرار گرفتن پوزیشن سر و یا حرکت سهوی سر ، ممکن است چشم بیمار در تماس با زیرسری قرار گیرد. اکثریت موارد CRAO در وضع پرون با همین زیر سری و یا زیر سری rectangular بوده است.( میلر ص ۳۰۱۴)
(با وجودیکه هنوز از جهت علمی اثبات نشده ولی بسیاری از کارشناسان معتقدند که) این زیرسری ممکن است سبب افزایش IOP نیز شود ( میلر ص ۱۲۶۲)
الف) در صورت استفاده از این زیرسری در پوزیشن پرون باید بسیار احتیاط نمود و ترجیحا از انتخاب های ایمن دیگری استفاده کرد.
ب) در موارد انجام عمل جراحی cervical spine در وضعیت پرون ، اصلا نباید از این زیرسری استفاده نمود چون ممکن است به علت حرکت سهوی سر شاهد فشرده شدن چشم باشیم.( میلر ص ۳۰۱۶)
اقدامات پیشگیرانه در زمان عمل برای جلوگیری از انسداد شریان شبکیه کدام است ؟ ( میلر ص ۳۰۱۶)
آنچنان که گفته شد دلیل این انسداد فشار خارجی و پوزیشن نامناسب است پس باید :
— ماسک های بیهوشی را بر روی چشم های بیمار فشار ندهیم
— مانع از از لم دادن جراح بر روی چشم بیمار (در جراحی های نزدیک صورت) شویم
— ترجیحا از زیر سری اسفنجی مکعبی ( square foam headrest ) استفاده کنیم . در زمان استفاده از این زیرسری نباید برای بیمار عینک محافظ ( goggles ) گذاشته شود (چون خود این عینک سبب فشردگی چشم ها می شود)
— در پوزیشن پرون زمانی که از زیرسری اسفنجی (foam headrest) استفاده می شود ، چشم ها باید دقیقا در برابر سوراخ این زیرسری قرار گیرند.
— چشم های بیمار در فواصل زمانی مشخص ، مرتبا مشاهده و لمس شوند
— (آنچنان که در بالا گفته شد) درکاربرد زیرسری نعل اسبی (horseshoe headrest) بسیار احتیاط کنیم
— از سیستم آینه ای استفاده کنیم
— در مواردی که زیرسری ها(headrest) کارآیی لازم را ندارند از pin head holder استفاده کنیم(مثل Mayfield)
حین بیهوشی بیمار در وضعیت پرون ، باید در چه فواصل زمانی چشم بیمار را مشاهده و لمس نمود ؟
میلر محترم دو نظر دارند !
— هر ۲۰ دقیقه ( میلر ص ۳۰۱۶)
— هر ۱۵ دقیقه ( میلر ص ۲۱۶۶)
در جراحی نازال و سینوس ها و نیز در اقدامات نورو رادیولوژیک ، مهمترین اصل برای جلوگیری از انسداد شریان شبکیه کدام است؟
اجتناب از تزریق سهوی به داخل سیرکولاسیون چشمی ( میلر ص ۳۰۱۶)
درمانهای رایج انسداد شریان شبکیه ( یعنی CRAO یا BRAO) کدامند؟ ( میلر ص ۳۰۱۵)
— ماساژ چشم درگیر : برای کاهش IOP .( دقت کنید درصورت وجود مواردی همچون گلوکوم ، ماساژ ممنوع است )
— استازولامید وریدی : برای افزایش جریان خون شبکیه
— استنشاق دی اکسید کربن ۵ درصد همراه اکسیژن : برای تسهیل dilation و افزایش اکسیژن رسانی از عروق شبکیه و کوروئیدال
— استفاده از هیپوترمی لوکالیزه : به چشم درگیر( هیپرترمی نیست !)
— ترومبولیزیز ( فیبرینولیز شریان افتالمیک) : گرچه در بعضی اعمال ممنوع است
مواردی همچون متیل پردنیزولون در اینجا به درد نمی خورد!
توصیه ها پیشگیرانه ASA برای کاهش خطر اختلال بینائی بعد از عمل ستون فقرات کدامند؟
— سر بیمار در سطح قلب یا بالاتر از آن قرار گیرد ( بیمار سربه زیر !! نباشد)
— از فشار خارجی بر سینه و شکم حین عمل جلوگیری شود
— از فشار مستقیم بر چشم ( برای جلوگیری CRAO) جلوگیری شود
— انجام جراحی در چند مرحله ( مرحله بندی جراحی) انجام شود
— مانیتور پره لود از طریق ورید مرکزی انجام شود
==================================================================================================================
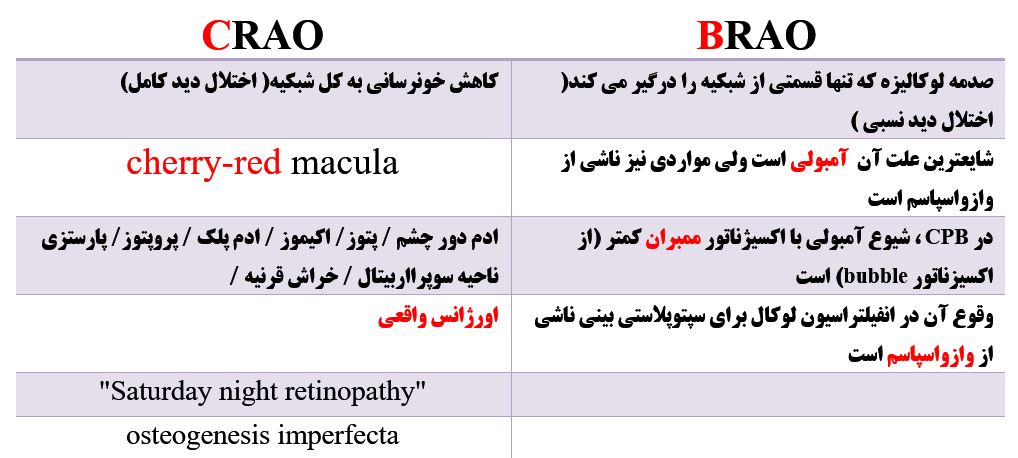
انسداد شریان مرکزی شبکیه (CRAO)
علائم تشخیصی CRAO کدامند ؟
علامت تشخیصی کلاسیک : در شبکیه وجود ماکول قرمز رنگ گیلاسی (cherry-red) و یک رتین رنگ پریده (سفید مات) به همراه باریک شدن آرتریولهای رتین .
دیگر علائمی که کمک به تشخیص می کند عبارتند از : ادم شبکیه / ادم دور چشم / پتوز/ اکیموز / ادم پلک / پروپتوز/ پارستزی ناحیه سوپرااربیتال / خراش قرنیه
مثال هائی از CRAO:
— بیماری به دنبال عمل جراحی روی ستون فقرات دچار از دست رفتن بینائی شده است. بیمار از درد چشم شکایتی ندارد. در معاینه ته چشم باریک شدن آرتریولهای رتینال به همراه یک ماکول قرمز رنگ گیلاسی مشاهده می شود.
— بیمار آقای ۶۹ ساله که تحت عمل جراحی ستون مهره ها در وضعیت پرون قرار گرفته است پس از انجام عمل جراحی دچار نابینائی چشم چپ بدون درد و اختلال حرکات چشم و در معاینه ته چشم دیسک بینائی نرمال و cherry-red macula مشاهده می گردد .
— بیمار آقای ۴۸ ساله به علت رادیکولوپاتی اندام تحتانی تحت جراحی لامینکتومی قرار گرفته است . بیمار در ریکاوری از نابینائی چشم راست بدون درد شکایت دارد. در معاینه ته چشم بیمار ماکولا cherry red و دیسک اپتیک نرمال دیده می شود. واکنش به نور چشم راست مختل است.
— بیمار جوان سالم تحت عمل جراحی دیسک کمری بصورت پرون قرار گرفته است. چند ساعت بعد از عمل بیمار اظهار می دارد بینائی ندارد. در معاینه ادم دور چشم دارد. درد ندارد.
— بیمار آقای ۲۸ ساله به دنبال عمل جراحی دیسک فقرات کمری که ۶ ساعت طول کشیده دچار کاهش بینائی چشم راست همراه با از دست دادن درک نور و پتوز و ادم دور چشم شده است. در معاینه دیسک اپتیک نرمال و شبکیه ادماتو می باشد.
— بیمار بعد از عمل جراحی لامینکتومی لومبار دچار کاهش بینائی شده است. در معاینه پتوز ، اکیموز و کم شدن حرکات چشم وجود دارد.
— خانم جوانی به دنبال عمل جراحی دیسک فقرات کمری دچار کوری یکطرفه چپ ، پتوز و ادم پری اربیت چشم چپ می شود.
— بیمار آقای ۴۰ ساله پس از عمل جراحی لامینکتومی لومبار ، بصورت حاد دچار کاهش بینائی و سپس نابینائی چشم چپ گردید. بیمار از درد چشم شکایتی ندارد. در معاینه ته چشم دیسک اپتیک نرمال و رتین رنگ پریده و ادماتوز است.
— آقای ۴۰ ساله تحت جراحی اصلاح اسکلیوز قرار می گیرد. بیهوشی عمومی در پوزیشن پرون ۸ ساعت طول می کشد. پس از پایان بیهوشی ، بیمار از کاهش شدید بینائی چشم چپ شاکی است. در معاینه چشم کاهش شدید بینائی در حد درک نور دارد . رفلکس به نور چشم درگیر وجود ندارد . در افتالموسکوپی رنگ پریدگی و ادم رتین قابل مشاهده است . حرکات عضلات خارجی چشم مختل است.
— بیمار آقای ۸۱ ساله که به دنبال تصادف دچار شکستگی مهره کمری شده ، تحت بیهوشی عمومی و جراحی در وضعیت پرون به مدت ۶ ساعت بوده پس از عمل از کاهش بینائی چشم راست شکایت دارد. واکنش پذیری غیرطبیعی مردمک در چشم درگیر مشهود است. در فوندوسکوپی سفید شدن رتین و ماکولای cherry red دیده می شود.
در استئوژنزیز ایمپرفکتا (osteogenesis imperfecta) خطر ایجاد انسداد شریان مرکزی شبکیه (CRAO) وجود دارد. عوامل آناتومیک که این بیماران را مستعد خطر می کنند کدامند ؟ ( میلر ص ۳۰۱۳ و ۳۰۱۴)
عوامل زیر طی جراحی ، شانس صدمات ناشی از فشار خارجی و در نتیجه ایجاد CRAO را در این بیمار بالا می برند:
الف) نازک و نارس بودن پوشش فیبری چشم
ب) نازک بودن قرنیه و اسکلرا
ج) اگزوفتالموس ( نه انوفتالموس !)
د) کوتاه بودن پل بینی ( بخصوص در آسیایی ها)
افرادی که در اثر افراط در مشروبات الکی و یا سوء مصرف داروهای وریدی به خواب سنگین می روند ، دچار نوعی رتینوپاتی می شوند که تحت عنوان سندرم “Saturday night retinopathy” مشهور است. این سندرم ناشی از چیست ؟ و مشابه کدام اختلال بینائی است ؟
ناشی از فشار ممتد بر چشم است و مشابه CRAO است .
به چه مواردی اورژانس واقعی چشم (true emergency) اطلاق می شود ؟
جراحی های چشم از جهت ضرورت به سه دسته تقسم می شوند که در جدول ذیل فهرست این اعمال و زمان شروع درمان را در هر دسته ملاحظه می کنید:
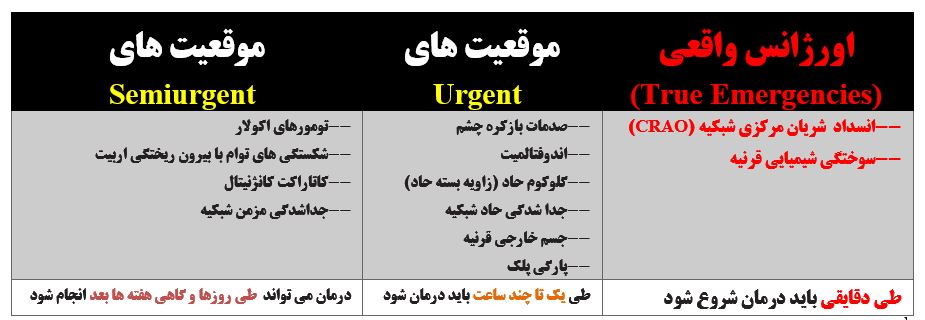
آنچنان که ملاحظه می کنید دو مورد CRAO و سوختگی شیمیایی قرنیه از اورژانس های واقعی چشم (true emergency) محسوب شده و باید درمان آنها طی دقایقی شروع شود و حتی نیازی به NPO بودن بیمار نیست. در موارد دیگر بیمار باید NPO باشد (میلر ص ۲۵۲۱ و ۲۵۱۲)
— باید توجه داشت که اگر بعد ار اتمام بیهوشی ، بیماری شکایت از اختلال بینائی داشته باشد ، ممکن است با یک اورژانس واقعی (به علت CRAO) روبرو باشیم ( میلر ص ۲۵۲۱)
==================================================================================================================
انسداد شریان شاخه ای شبکیه (BRAO)
مشخصات BRAO کدامند؟
در BRAO صدمه لوکالیزه است و تنها سبب اختلال دید نسبی می شود. شایعترین علت آن آمبولی است (ولی مواردی نیز ناشی از وازواسپاسم است ) به همین دلیل ممکن است در شبکیه آمبولی ( کلسیفیه ، …. ) دیده شود
طی جراحی سپتال بینی ، جراح از انفیلتراسیون لوکال لیدوکائین یا بوپیواکائین به همراه اپی نفرین ( ۱/۱۰۰۰۰۰ یا ۱/۲۰۰۰۰۰) استفاده کرده است . بعد از عمل ، بیمار دچار مشکل بینائی (پارشیال یا توتال) شده است. علت این امر چیست؟
دلیل این مشکل انسداد شریان شاخه ای شبکیه (BRAO) به علت وازواسپاسم است . ( دقت کنید BRAO در اکثریت موارد ناشی از آمبولی است ولی در این مورد خاص وازواسپاسم مسئول است ! ) آنچه در اینجا اتفاق می افتد : تزریق داخل شریانی اپی نفرین یا ترکیب لیدوکائین و اپی نفرین است و انتشار رتروگرید آنها به داخل شاخه های شریان کاروتید خارجی است . در ذیل چند مثال از این عارضه ذکر می شود :
— خانم ۲۱ ساله ای به دنبال عمل سپتوپلاستی بینی در اتاق بهبودی اظهار می نماید یکی از چشم هایش دید ندارد . حین عمل جراحی حادثه خاصی اتفاق نیفتاده و جراح از حجم مناسب محلول لیدوکائین با اپی نفرین با غلظت ۱/۲۰۰۰۰۰ استفاده نموده است.
— آقای ۲۵ ساله در طول جراحی سپتورینوپلاستی تحت انفیلتراسیون لیدوکائین و اپی نفرین داخل مخاط سپتوم قرار می گیرد. بیمار بعد از بیدار شدن از بیهوشی از کاهش نسبی میدان دید شاکی است
— آقایی ۲۸ ساله پس از عمل اصلاح انحراف سپتوم بینی تحت بیهوشی انفیلتراسیون لوکال با ترکیب لیدوکائین و اپی نفرین دچار Total visual defect می شود . در فلوروسکوپی آمبولی مشاهده نشد.
— بیمار خانم ۵۸ ساله کاندید جراحی سپتوپلاستی است . در حین عمل انفیلتراسیون بوپیواکائین و آدرنالین در فیلد جراحی انجام می شود. در ریکاوری بیمار از کاهش بینائی شکایت دارد. در معاینه دیسک اپتیک و رفلکس نور نرمال و رتین دچار ادم و سفید شدگی نسبی است.
آیا در CABG با استفاده ازتعویض نوع اکسیژناتورها می توان اختلالات بینائی بعد از عمل را کاهش داد ؟
علت اصلی BRAO در CABG آمبولی است . با استفاده از اکسیژناتور membrane (نسبت به اکسیژناتور bubble ) می توان فراوانی میکروآمبولی ها را به نصف کاهش داد و طبعا اختلالات بینائی بعد از عمل را نیز کاهش داد ( میلر ص ۳۰۱۵)
مواردی از BRAO:
— بیمار آقای ۶۵ ساله تحت عمل جراحی قلب باز قرار می گیرد. پس از پایان عمل بیمار دچار اختلال دید چشم راست به صورت اسکوتوما می شود. در معاینه دیسک اپتیک نرمال است . قسمتی از رتین سفید شده و ادم دیده می شود ، اپتوکینتیک نیستاگموس نرمال است
— بیمار آقای ۷۰ ساله پس از عمل جراحی CABG تحت بای پس قلبی ریوی ، دچار نابینائی چشم چپ بدون درد بصورت اسکوتوما می گردد. در معاینه ته چشم دیسک بینائی نرمال است و آمبولی کلسیفیه در رتین مشاهده می گردد.
خلاصه ای از اختلافات CRAOو BRAO:
==================================================================================================================
در یک جدول تفاوت های ION و RAO را خلاصه کنید:
==================================================================================================================
کوری کورتیکال :
محل اصلی آسیب در کوری کورتیکال کجاست ؟
آسیب عمدتا ناشی از هیپوپرفیوژن یا انفارکتوس قسمت های اکسی پیتال و پاریتال است. این نوع کوری بعد از هیپوتانسیون های شدید و ایست قلبی دیده می شود.
— یکی از مواردی که ممکن است در آن کوری کورتیکال دیده شود سردردهای ناشی از پاره شدن دورا (یا همان سردردهای اسپاینال !!) است / میلر ص ۱۷۱۲
در کوری کورتیکال کدام موارد غیرطبیعی است ؟
نیستاگموس اپتوکینتیک : وجود ندارد
فیکساسیون و تطابق (accommodation): مختل است
Object tracking ( مثلا توانایی تعقیب دست پزشک ) : وجود ندارد
پاسخ به تهدید(threat) بینائی : وجود ندارد
رفلکس پلک ها (lid reflex) از بین رفته
اختلال دید در قسمت محیطی میدان بینائی
در کدامیک از پنج اختلال مهم بینائی بعد از عمل ( یعنی AION/PION/CROA/BRAO و کوری کورتیکال ) رفلکس مردمک به نور طبیعی است؟
کوری کورتیکال ( به جدول مقایسه ای بالای صفحه مراجعه کنید) . مهمترین مورد در تشخیص کوری کورتیکال همین طبیعی بودن رفلکس به نور است
آیا وجود علائم نورولوژیک فوکال (focal neurologic signs) به نفع کوری کورتیکال است ؟
بله . کوری کورتیکال ممکن است در مواردی به همراه علائم نورولوژیک فوکال باشد .( مثلا : بیمار دچار کانفیوژن نسبت به زمان و مکان شده است و نیز اختلال حرکتی در یک پا داشته باشد )
شایعترین عمل جراحی توام با کوری کورتیکال کدام است ؟
شایعترین عمل CABG است که محتمل ترین علت آن آمبولی است .
البته ممکن است کوری کورتیکال در اعمال دیگری همچون کرانیوتومی ، لارینژکتومی و سزارین نیز دیده شود ( کواگزیست ص ۳۰۳ و میلر ص ۳۰۲۸)
۸۰ درصد موارد کوری کورتیال بعد از عمل ناشی از جراحی قلب یا توراکس است. ( میلر ص ۳۰۲۶)
آیا استفاده از فیلتر شریانی (arterial line filter) در عمل CABG سبب کاهش وقوع کوری کورتیکال بعد از عمل می شود ؟
در بیماران کمتر از ۷۰ سال ( و بدون بیماریهای قلبی عروقی) استفاده از فیلتر شریانی سبب کاهش تعداد میکروآمبولی ها می شود.
آیا احتمال بهبود اختلالات بینائی ناشی از کوری کورتیکال وجود دارد؟
بله . با گذشت چند روز اختلال دید بهتر می شود ولی بیمار هنوز قادر به درک رابطه اندازه اجسام با فاصله آنها با چشم نیست. ممکن است این بهبود روند طولانی داشته باشد
هدف اصلی درمان در کوری کورتیکال چیست؟
هدف اصلی درمان موقعیکه کوری کورتیکال به همراه علائم نورولوژیک فوکال باشد ، جلوگیری از پیشرفت سکته عصبی (stroke) در قسمت های اکسیپیتال و پاریتال است . به همین خاطر مشاوره نورولوژیک ضروری است.
اختلال بینایی در کوری کورتیکال چگونه است؟
این اختلال عمدتا به شکل دوطرفه است که :
الف) در موارد درگیری کورتکس راست و چپ به شکل ضایعه کامل (توتال) است .
کوری کامل به دلیل انفارکتوس قسمت های اکسیپیتال و پاریتال نادر است و شایعترین علت کوری کورتیکال CVA حول و حوش عمل ناشی از درگیری شریانهای کاروتید داخلی یا شریانهای مغزی میدل ، بازیلر یا خلفی است .
ب) در موارد درگیری لوکالیزه اختلال بینائی به شکل homonymous hemianopia است
آیا CT و MRI مغز در کوری کورتیکال همیشه نرمال است؟
خیر . حضور موارد غیرطبیعی در CT و MRI قسمت های اکسیپیتال و پاریتال سبب تائید تشخیص کوری کورتیکال می شوند
در کوری کورتیکال بیمار ممکن است دچار Agnosia شود. این اختلال به چه معنی است؟
ناتوانی درک محرک حسی
مواردی از کوری کورتیکال :
— مرد ۶۵ ساله ای تحت عمل CABG قرار می گیرد . بعد از عمل بیمار دچار Agnosia و اختلال بینائی شده است.
— بیماری بعد از عمل CABG دچار کوری کامل می شود. در معاینه رفلکس پلک از بین رفته است ولی پاسخ مردمک ها به نور و حرکات چشم نرمال است .
— بیماری پس از بیهوشی عمومی دچار کاهش بینائی شده است. در بررسی وی رفلکس به نور طبیعی ، دیسک اپتیک طبیعی ، رتین طبیعی ولی اپتپوکینتیک نیستاگموس وجود ندارد .
— بیمار آقایی ۷۴ ساله که تحت عمل جراحی CABG قرار گرفته است ، بعد از عمل جراحی دچار از دست دادن بینائی دوطرفه شده است. در معاینه به عمل آمده از چشمان بیمار ، پاسخ های مردمک به نور نرمال بوده و شبکیه مشکلی ندارد . عصب اپتیک هم به ظاهر نرمال است.
— به دنبال عمل جراحی الکتیو CABG در خانم ۶۸ ساله ای ، در طی روز اول پس از عمل ، بیمار دچار گیجی (confusion) نسبت به زمان و مکان شده است و نیز اختلال حرکتی در پای راست دارد ( = علائم نورولوژیک فوکال) همچنین از عدم دید هر دو چشم شاکی است. در معاینه بیمار فقدان Optokinetic nystagmus گزارش شده است . پاسخ مردمک ، حرکات چشم ، وضعیت شبکیه و عصب اپتیک همگی طبیعی است
— متعاقب جراحی CABG ، بیمار دچار کاهش دید دوطرفه شده است. با گذشت زمان اختلال دید بهتر می شود اما بیمار هنوز قادر به درک رابطه اندازه اجسام با فاصله آنها با چشم نیست.
— حین عمل جراحی سزارین ، به دنبال آتونی رحم و خونریزی شدید ، بیمار دچار هیپوتانسیون طولانی مدت شده است. دو روز پس از عمل بیمار از کاهش بینائی شاکی است. در معاینه مردمک ها به نور اکتیو است و معاینه ته چشم نرمال می باشد.
— خانم ۲۴ ساله که تحت عمل جراحی اندوسکوپیک سینوس بینی قرار گرفته است بعد از عمل دچار اختلال دید در قسمت محیطی میدان بینائی شده و در معاینه رفلکس مردمک به نور ، شبکیه و دیسک اپتیک نرمال است.
— آقای ۵۴ ساله بعد از CABG از نابینائی دو طرفه شکایت دارد . در معاینه چشم پزشکی دیسک اپتیک و شبکیه و واکنش به نور نرمال است اما بیمار توانایی دنبال کردن دست چشم پزشک را ندارد.
— بیمار آقای ۶۸ ساله ای که تحت عمل جراحی CABG قرار گرفته است و بعد از عمل جراحی دچار افت شدید بینایی به صورت دوطرفه می گردد. در معاینه چشم ها ، شبکیه نرمال بوده و پاسخ مردمک به نور طبیعی و عصب اپتیک از نظر ظاهری نرمال می باشد.
— بیماری پس از عمل CABG دچار اختلال بینائی دوطرفه شده است. رفلکس به نور طبیعی است. رتین و دیسک اپتیک طبیعی و سالم هستند. تطابق چشمی مختل شده است. در بیمار علائم فوکال عصبی موجود است.
— دختر ۱۴ ساله ای تحت جراحی اسکلیوز خلفی قرار گفته و در ریکاوری دچار دید hemianopia homonymous شده است. در معاینه فوندوسکوپیک هر دو چشم هیچ مشکلی وجود ندارد.
— بیماری پس از عمل جراحی اندوسکوپی سینوس ، دچار اختلال بینائی خصوصا در قسمت پریفرال میدان بینائی شده است . در معاینه رتین نرمال است . Light reflex نیز نرمال است .
==================================================================================================================
در کدامیک از اختلالات بینائی بعد از عمل ماکول قرمز رنگ گیلاسی و خونریزی شعله شمعی دیده می شوند؟
==================================================================================================================
خراش قرنیه (corneal abrasion)
شایعترین صدمه (injury) چشمی حول و حوش عمل چیست ؟
خراش قرنیه شایعترین صدمه چشمی بعد از عمل (و بعد از بیهوشی) است .
علائم خراش قرنیه کدامند؟
درد چشم ، احساس جسم خارجی و اشک ریزش موقع بیدار شدن (ولی به یاد داشته باشید :مواردی همچون تغییرات مردمک ، افزایش IOP ، کاهش دید و سردرد مربوط به خراش قرنیه نیست بلکه مربوط به گلوکوم حاد است )
علل ایجاد خراش قرنیه (حین و بعد از بیهوشی) کدامند؟
الف) بیهوشی عمومی حجم تولید اشک ( پایه) را کاهش می دهد
ب) وضعیت پرون سبب تورم چشم می شود . خراش قرنیه نیز یکی از عوارض پوزیشن پرون است ( میلر ص ۲۴۰۲)
ج) ترومای مستقیم قرنیه (ناشی از ماسک صورت ، دراپ های جراحی و موارد دیگر )
خارج امتحان (کتاب باراش): ریسک فاکتورهای خراش قرنیه : افزایش سن ، طولانی بودن مدت جراحی ، وضعیت پرون ، وضعیت ترندلنبرگ ، تماس مستقیم با وسائل اکسیژن رسانی در ریکاوری
چرا پوزیشن پرون یک ریسک فاکتور ، اختلال بینائی بعد از عمل است ؟( میلر ص ۱۲۵۳ و ۲۴۰۲)
الف) فشار اربیتال (سبب CRAO و یا فشردگی عصب سوپرااربیتال می شود )
ب) تورم چشم ( سبب خراش قرنیه می شود)
چگونه احتمال خراش قرنیه را کاهش دهیم؟( میلر ص ۱۲۶۱ و ۲۵۲۱)
الف) بلافاصله بعد از القاء بیهوشی ، پلک ها با چسب (taping) پوشانده شوند ( با یا بدون لوبریکنت چشمی)
ب) مواظب تماس اشیاء و ابزاری که صدمه مستقیم به قرنیه می زنند باشید
ج) بعد از اتمام بیهوشی نیز از چشمان بیمار به دقت مراقبت و محافظت شود
در صورت خراش قرنیه چکار باید کرد ؟
علائم خراش قرنیه کلا گذرا هستند و درمان بیشتر حالت حمایتی دارد.
به منظور کاهش خطر عفونت باکتریال از پماد آنتی بیوتیک چشمی استفاده می شود.
در صورت درمان مناسب ، طی دو ماه اکثریت علائم بدون هرگونه عارضه ای بهبود می یابند
از کتاب باراش: درمان سیمپتوماتیک با کمک اشک مصنوعی ، آنتی بیوتیک چشمی و آنالژزیک های چشمی و بستن چشم و ویزیت روزانه ( اگر تا ۴۸ ساعت مشکل برطرف نشد مشاوره چشم پزشکی باید داد)
اگر خراش قرنیه درمان نشود ، احتمال وقوع کدام عارضه وجود دارد ؟
زخم (اولسر) قرنیه
مواردی از خراش قرنیه :
— بیماری پس از عمل جراحی غیر چشم ، از چشم دردی شکایت می کند که ھمراه با احساس جسم خارجی در چشم ، اشک ریزش بوده و با پلک زدن درد بیشتر می شود .
— در ریکاوری جھت جراحی لامینکتومی پوزیشن پرون گرفته است . در ریکاوری متوجه درد شدید و آبریزش از چشم راست شده ایم
— بیماری پس از عمل جراحی دچار اشک ریزش و احساس جسم خارجی در چشم شده است.
— بیمار پس از عمل جراحی ستون فقرات با شکایت احساس جسم خارجی در چشم به کلینیک چشم پزشکی مراجعه نموده
است
— بیماری پس از جراحی ستون فقرات در ریکاوری از سوزش چشم شاکی است.
==================================================================================================================
گلوکوم حاد زاویه بسته/ Acute angle-closure glaucoma
گلوکوم حاد چگونه ایجاد می شود؟( میلر ص ۳۰۲۸)
در حالت طبیعی ، مایع زلالیه (aqueous humor) از اتاقک خلفی به اتاقک قدامی چشم جریان دارد. در گلوکوم حاد ، در اثر عنبیه (iris) انسدادی در این مسیر ایجاد می شود و نتیجه آن افزایش IOP و صدمه به عصب اپتیک ( و در صورت عدم درمان) کوری حول و حوش عمل میباشد.( میلر ص ۳۰۲۹ و ص ۳۰۱۱)
گلوکوم حاد در چه جنسی و چه سنی شایعتر است؟
در زنان سالخورده ( قله سنی بین ۵۵ سال یا ۶۵ سال)
علائم گلوکوم حاد چیست؟
چشم قرمز / درد / سردرد/ تهوع و استفراغ/ اغلب دوطرفه/ تغییرات مردمک به شکل میددیلاته / اختلال و کاهش دید
آیا علائم گلوکوم حاد بلافاصله بعد از عمل دیده می شوند؟
خیر . علائم ممکن است تا ساعات یا روزها بعد جراحی ظاهر نشوند
تفاوت علائم ((خراش قرنیه)) و ((گلوکوم حاد)) چیست ؟
در هر دو بیماری درد وجود دارد ولی تغییرات مردمک ، افزایش IOP ، اختلال بینایی و سردرد مختص گلوکوم است .
آیا وقوع گلوکوم حاد تحت تاثیر دارو یا تکنیک بیهوشی قرار می گیرد؟
هیچ ارتباطی بین گلوکوم حاد با تکنیک ( اسپاینال و جنرال) و داروی بیهوشی وجود ندارد
درمان گلوکوم حاد چگونه است؟
این بیماری یک اورژانس است و مشاوره فوری چشم پزشکی می خواهد.
درمان آن با داروهایی همچون : بتا بلوکرها ، آلفا آگونیست ها ، مهارگران کربنیک آنهیدراز و کورتیکواستروئیدها است ( آنتی کولینرژیک نمی خواهد!)
برای کاهش درد معمولا از آنالژزیک سیستمیک استفاده می شود.
درمان جراحی گلوکوم حاد با انجام Iridectomy محیطی ( = ایجاد یک مسیر دائمی بین اطاقک قدامی و خلفی چشم ) است.
مثال هائی از گلوکوم حاد :
— خانم ۷۰ ساله بعد از بیهوشی عمومی دچار سردرد ، تاری دید و تهوع استفراغ می شود. در معاینه چشم راست قرمز و دردناک است.
— یک روز پس از عمل جراحی CABG بیمار در ICU دچار درد و قرمزی هر دو چشم به همراه تاری دید شده است. در معاینه مردمک ها میددیلاته می باشد. بیمار از تهوع و استفراغ شکایت دارد .
— بیماری بعد از جراحی ستون فقرات دچار قرمزی چشم توام با درد چشم و سردرد شده است. در معاینه مردمک ھا دیلاته است.
==================================================================================================================
سندرم کمپارتمان چشمی
سندرم کمپارتمان چشمی چگونه ایجاد می شود ؟
ترومای وارده به یک چشم سبب افزایش شدید IOP و نهایتا کاهش دید همان چشم می شود . ( میلر ص ۳۰۱۴ و ۳۰۱۵)
شایعترین علت بروز سندرم کمپارتمان چشمی کدام است ؟
هماتوم رتروبولبار(خونریزی پشت چشم)
این خونریزی عمدتا بعد از جراحی اندوسکوپیک سینوس بینی روی می دهد. هماتوم رتروبولبر می تواند از طریق افزایش IOP ، سبب ION و در نهایت کوری دائم شود .طی این جراحی عواملی همچون خونریزی اینترااربیتال ، آمفیزم اربیت یا استفاده از پماد باسیتراسین سبب شکل گیری و تشدید این سندرم می شوند.
چرا انجام جراحی سینوس یا پارانازال توام با خطر صدمات چشمی است؟( میلر ص ۳۰۱۲ و ۳۰۲۵)
سینوس های اتموئیدال و سلول های اتموئید نزدیک اربیت و عصب اپتیک هستند . از سوی دیگر استخوانهای اطراف نیز شکننده هستند . به همین دلیل در حین این جراحی ممکن است استخوانها شکسته و سبب صدمات عروقی و نهایتا هماتوم رتروبولبر شود.
بعد از جراحی اندوسکوپیک سینوس ، چه موردی را باید ارزیابی کرد؟
افزایش حاد IOP (که بیشتر احتمال خونریزی اربیتال را مطرح کرد ) .
در این صورت فورا باید مشاوره چشم پزشکی داد.( میلر ص ۳۰۱۶)
علائم و نشانه های سندرم کمپارتمان چشمی کدامند؟
درد چشم / افزایش IOP / محدودیت حرکات چشم (کره چشم سفت) / ادم قرنیه / پروپتوز / مردمک فیکس و میددیلاته / رنگ پریدگی عصب اپتیک / خونریزی شبکیه / ادم صورت / کاهش دید.
— این علائم عمدتا به شکل یکطرفه اتفاق می افتند.
درمان سندرم کمپارتمان چشمی کدام است ؟
این سندرم یک صدمه حاد چشمی است که در صورت اختلال دید ( به منظور کاهش IOP) نیاز به دکمپرشن فوری (lateral canthotomy) دارد .
مواردی از سندرم کمپارتمان چشمی :
— آقائی ٣۴ساله در حین عمل آندوسکوپی سینوس دچار خونریزی intraorbital گردیده و پس از عمل در ریکاوری دچار اختلال بینائی می شود
— بیمار جوانی بعد از عمل جراحی آندوسکوپیک سینوس دچار درد چشم و ادم صورت و پتوز و کاھش بینائی یک طرفه شده است. کره چشم سفت است.
— بیمار ۴۷ ساله ای جهت عمل جراحی آندوسکوپیک سینوس بیهوش گردیده و از ماسک لارنژیال (LMA) جهت حفظ راه هوائی استفاده شده است. جهت نگهداری بیهوشی انفوزیون پروپوفول – رمی فنتانیل می گیرد. در پایان عمل بیمار دچار کوری شده است.
==================================================================================================================
آیا انسداد ورید افتالمیک نیز از دلائل اختلال بینائی بعد از عمل است ؟ ( کواگزیست ص ۳۰۳ و ۳۰۰)
بله . حین عمل جراحی اعصاب ( بخصوص وضع پرون) در اثر فشار خارجی بر روی کره چشم (مثلا headrest) ، درناژ وریدی چشم ها مسدود و سبب اختلال بینائی می شود . در معاینه پرخونی ورید و ادم ماکولا وجود دارد .
==================================================================================================================
در مورد اختلالات چشمی بعد از TURP رجوع کنید به درس TURP در الفبای بیهوشی
====================================================================================
توجه داشته باشید این آزمون صرفا برای کمک به یادگیری یک “مفهوم بیهوشی” ارائه شده و هیچگونه امتیاز یا اطلاعاتی در این سایت ذخیره نمی شود.
پیام خود را در زمینه این درس به اینجا یا https://t.me/anespain ارسال کنید .
| محدوده زمانی: 0
خلاصه آزمون0 از 124 سوالات تکمیل شده است. پرسش و پاسخ:
Information
۰ در حال حاضر آزمون به پایان رسیده است. شما نیز میتوانید دوباره شروع کنید. Quiz is loading... You must sign in or sign up to start the quiz. شما برای به پایان رساندن آزمون، روی گزینه شروع آزمون باید کلیک کنید: نتیجه0 از 124 به سوالات به درستی جواب داد وقت شما: زمان سپری شده است امتیاز شما 0 از 0 است , (0) دسته بندی ها
|
falseit is false
falseit is false
falseit is false
falseit is false

