falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
falseit is false
true
it is true
falseit is false
متن زیر مروری نسبتا طولانی بر مبحث بیهوشی سالمندان است که آزمون آن در پایین همین درس شروع می شود . بنابر این اگر بر عکس رزیدنت ها حوصله تست زدن !! ندارید به همین مقدار اکتفاء کنید.ضمنا اگر اشتباهی در این درس دیدید ، محبت کنید و تذکر دهید.
مرجع :
بیهوشی میلر ۲۰۲۰ : فصل ۶۵ ( صفحات ۲۱۰۲ الی ۲۱۱۴) ، ۲۱۵۱، ۲۰۸۰، ۲۲۵۵، ۲۲۰۵، ۴۸۶، ۶۴۱، ۶۴۷، ۶۴۶، ۶۵۱، ۱۴۴۳، ۷۱۵، ۴۸۵، ۶۵۴، ۸۰۴، ۸۲۱ ، ۸۴۶، ۳۵۲، ۸۲۲، ۸۴۰، ۱۴۲۴، ۱۴۱۶، ۱۴۳۲، ۱۴۱۸، ، ۱۴۱۳، ، ۱۴۴۰ ، ۲۱۴۸، ۲۶۴۴، ۹۲۶، ۹۲۷، ۲۰۷۵، ۲۶۴۸، ۲۰۷۱، ۱۶۳۶، ۲۶۴۸، ۲۰۷۱، ۱۶۳۶،
کواگزیست ۲۰۱۸ : فصل ۱۶ ( صفحات ۳۲۷ الی ۳۴۳) ،۲۲۱، ۱۱۶، ۱۶۱، ۴۲۷، ۴۲۹، ۳ ، ۶۲۳، ۹۶
===============================================================
در این درس به بررسی موارد زیر در سالمندان خواهیم پرداخت:
سیستم تنفسی
سیستم قلبی عروقی
سیستم کلیوی
سیستم عصبی
سیستم های ایمنی و گوارشی و …
داروهای هوشبر وریدی (پروپوفول / اتومیدیت/ تیوپنتال)
مخدرها
بنزودیازپین ها
هوشبرهای استنشاقی
شل کننده های عضلانی
بی حسی رژیونال
تروما
کرایتریای BEERS
FRAILTY
====================================================================================
تعریف سالمند (elderly): ( کواگزیست ص ۳۲۷ )
سن تقویمی بالای ۶۵ سال
====================================================================================
سیستم تنفسی
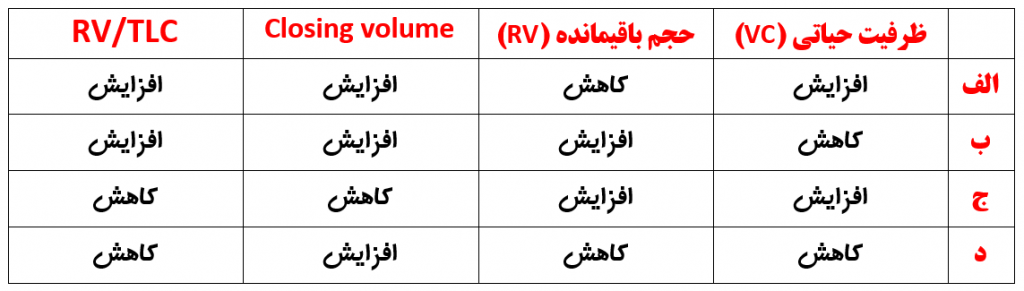
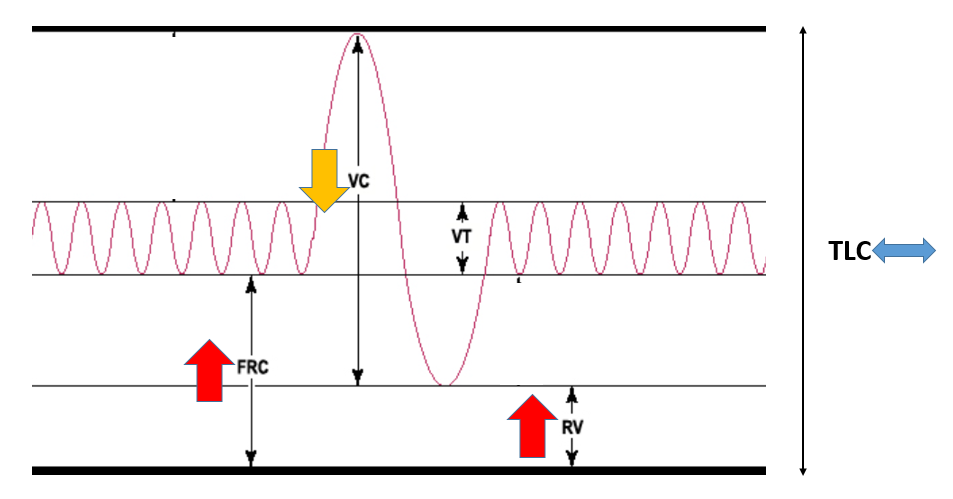
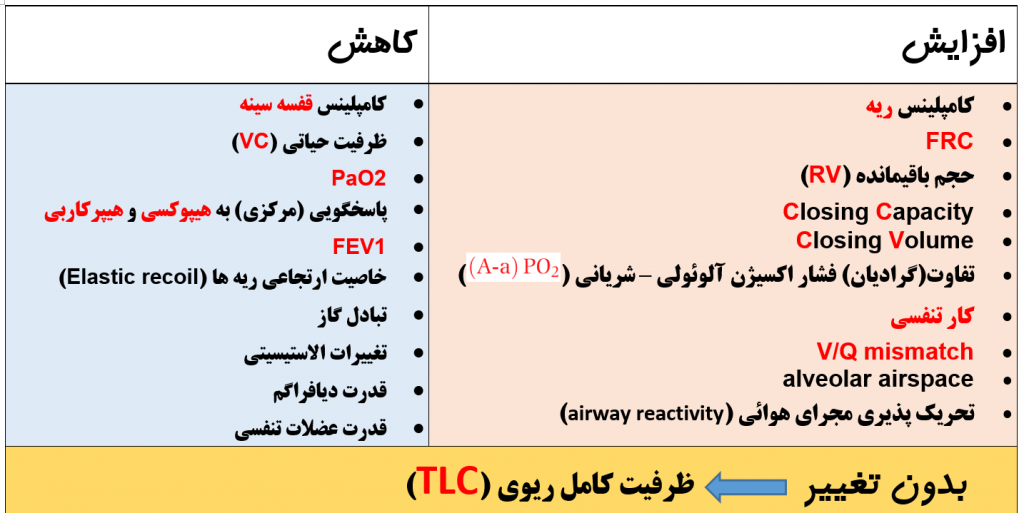
تغییرات اصلی در حجم ها و ظرفیت های تنفسی سالمندان کدامند ؟
— افزایش Functional Residual Capacity (FRC)
— افزایش Residual Volume (RV)
— کاهش Vital capacity (VC)
— عدم تغییر Total Lung Capacity (TLC)
برای به خاطر سپردن موارد فوق ، به تصویر زیر نگاه کنید:
FRC در سالمندان چه تغییری می کند ؟ علت این تغییر چیست؟ ( میلر ص ۳۶۲ و ۳۶۵و ۲۱۰۵)
FRC با هر دهه افزایش سن حدود ۵ تا ۱۰ درصد افزایش می یابد که این امر نهایتا سبب کاهش ظرفیت حیاتی ( VC) می شود ( میلر ص ۲۱۰۵)
علت افزایش FRC: کاهش بافت الاستیک ریه
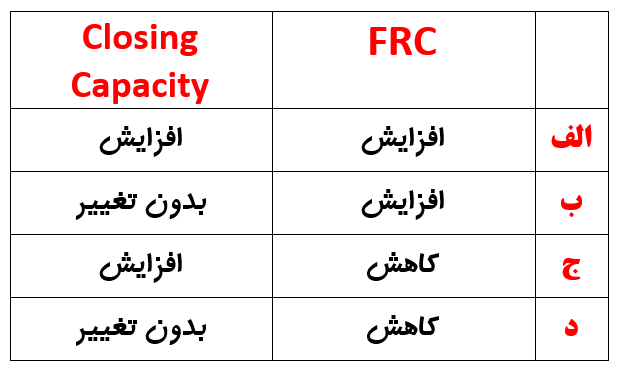
حجم انسدادی (closing volume) و ظرفیت انسدادی (closing capacity) را تعریف کنید؟ ( میلر ص ۳۶۲، ۲۱۰۵، ۲۵۳۹)
گرچه تصویر زیر از رفرنس های امتحانی!! نیست ولی می توان با دقت در آن ، تعاریف مندرج در میلر/ کواگزیست را دقیق تر فهمید :
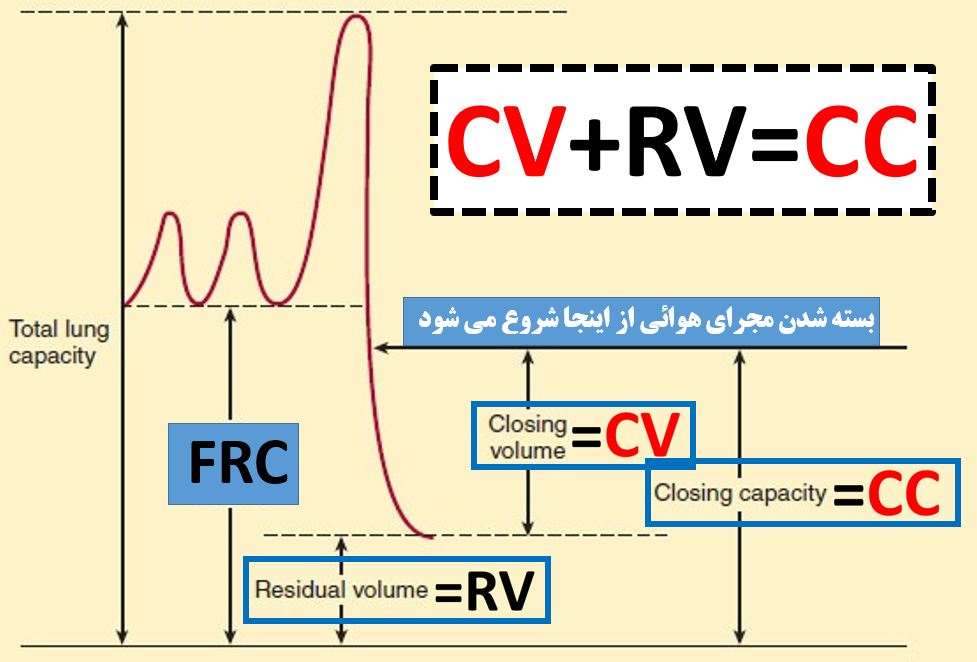
— در انتهای بازدم ، مجاری هوائی کوچک که فاقد غضروف هستند ( مجاری هوائی ترمینال) بسته می شوند .با وجود بسته شدن مجاری هوائی ، هنوز مقداری گاز در داخل ریه وجود دارد ، به این حجم هوای به دام افتاده در ریه حجم انسدادی(CV) گفته می شود
— حجم انسدادی(CV) + حجم باقیمانده(RV) = ظرفیت انسدادی(CC)
— در حالت معمول CV از FRC کمتر و از RV بیشتر است
— خواص الاستیک ریه ارتباط نزدیکی با CC دارد
دقت کنید که در پاره ای کتاب ها از CV و CC به جای هم استفاده می شود
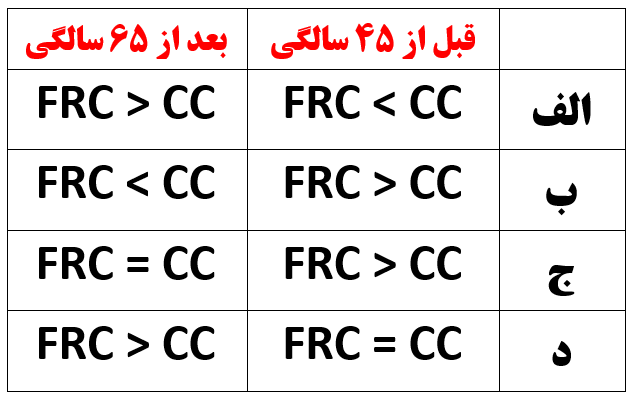
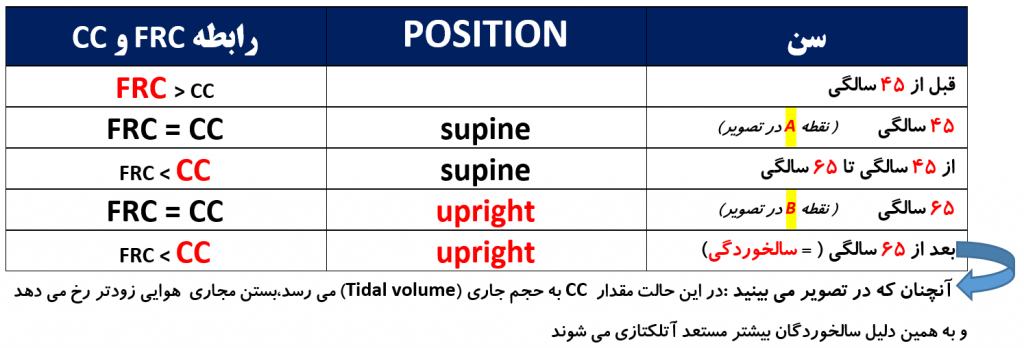
با افزایش سن ، نسبت CC و FRC چگونه تغییر می کند ؟
به تغییر سنین و پوزیشن ها در تصویر زیر ( میلر ص ۳۶۲) دقت کنید و توضیحات تکمیلی را مرور کنید :
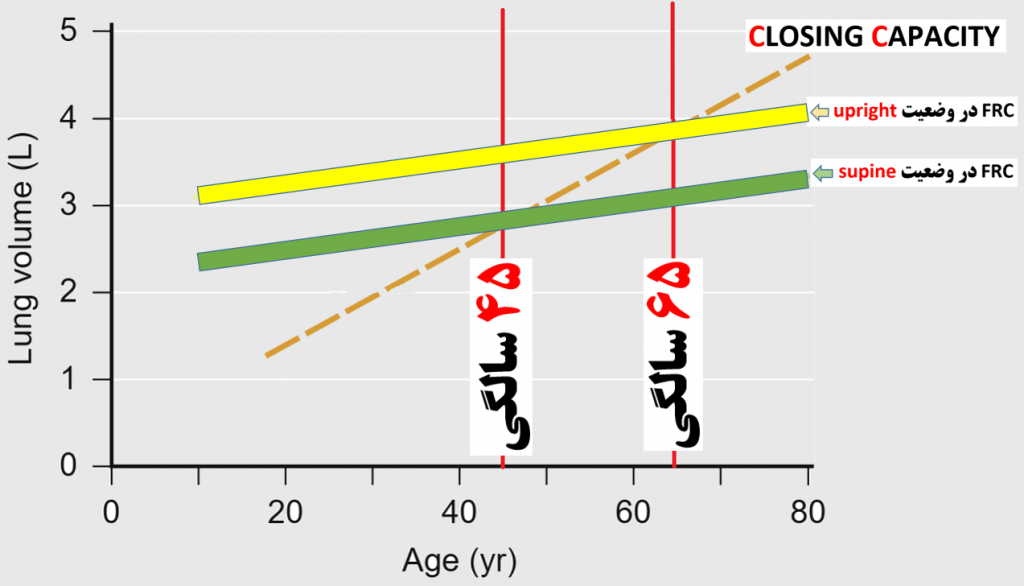
آنچنان که می بینید:
— با افزایش سن FRC افزایش می یابد
— با افزایش سن CC (یا CV) افزایش می یابد
حال برای تکمیل موضوع به تصویر زیر (از کواگزیست ص ۳۳۲) هم نگاه می کنیم :
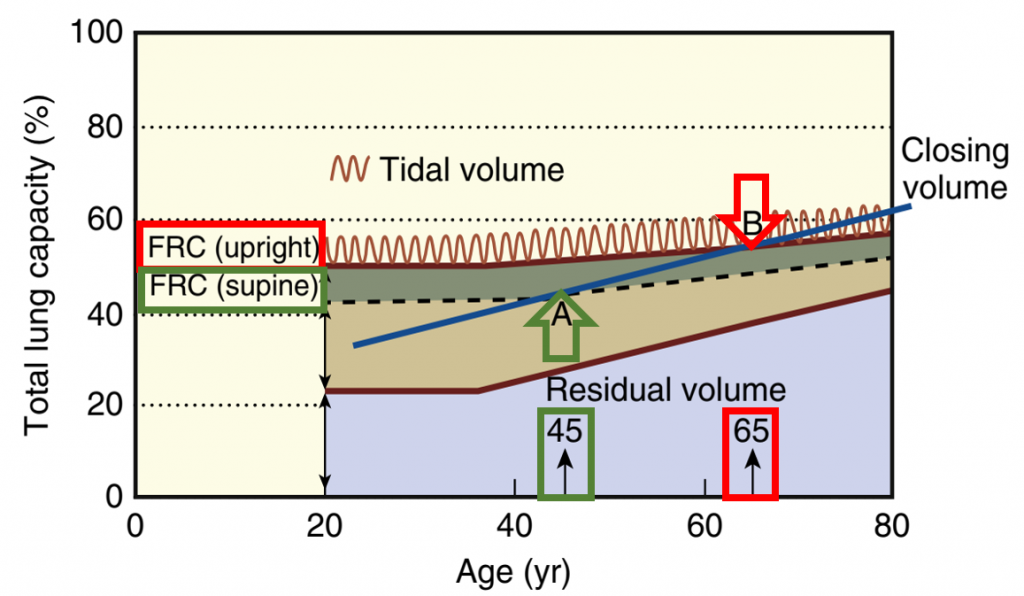
از دو تصویر فوق می توان ارتباطات CC و FRC را در سنین و پوزیشن های مختلف اینگونه خلاصه نمود :
برتری closing volume بر FRC (یعنی CC>FRC ) ممکن است سبب چه اثرات جانبی شود ؟ ( میلر ۲۱۰۵، ۳۶۲)
— آتلکتازی
— شنت ریوی
— هیپوکسمی
آیا با افزایش سن از فشار اکسیژن شریانی (PaO2) کاسته می شود؟ ( کواگزیست ص ۳۳۲)
بله . هر سال افزایش سن ، سبب کاهش ۰٫۳۵ میلی متر جیوه اکسیژن می شود.
paO2 هوای اتاق :
— در ۲۰ سالگی ⇐ ۹۵ میلی متر جیوه
— در ۸۰ سالگی ⇐ کمتر از ۷۰ میلی متر جیوه
می دانیم که هیپوکسمی عمدتا چهار علت دارد . از این چهار علت ، کدامیک علت اصلی کاهش اکسیژناسیون در سالخوردگان است ؟ ( میلر ص ۳۷۳, ۳۳۲)
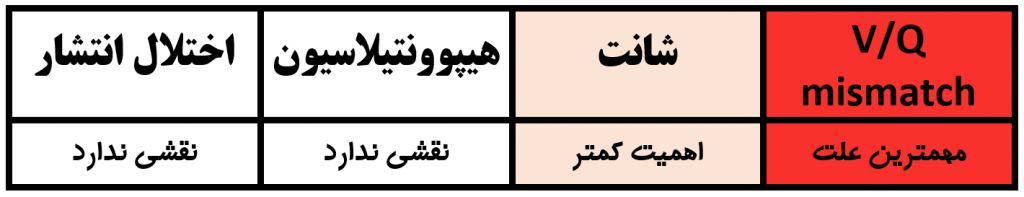
آنگونه که می بینید :
— مهمترین علت اختلال ونتیلاسیون/ پرفیوژن (VA/Q mismatch) است
— شانت داخل ریوی ارزش کمتری در این زمینه دارد (و در رتبه دوم قرار می گیرد )
علت اختلال تبادل گاز طی بیهوشی در سنین مختلف کدام است ؟( میلر ص ۳۷۴)
سنین کمتر از ۵۰ سال : شانت
سنین بالای ۵۰ سال : VA/Q mismatch
وقایعی که به ترتیب منجر به کاهش اکسیژناسیون در سالمندان می شوند کدامند؟ ( میلر ص ۳۶۲)
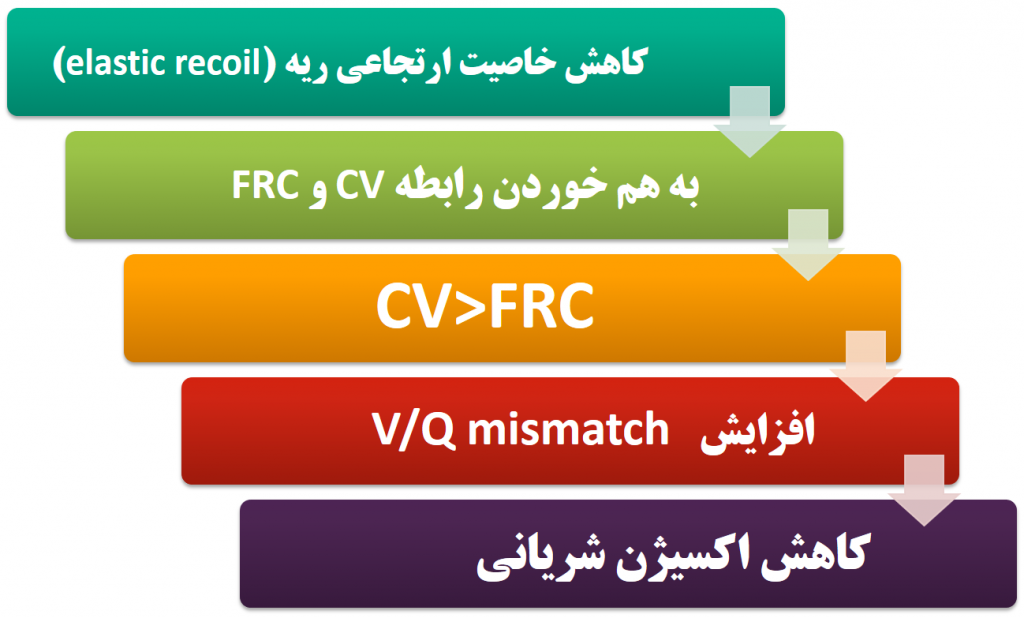
آنچنان که می دانید فشار اکسیژن آلوئولار با فشار اکسیژن شریانی برابر نیست و همیشه فشار اکسیژن آلوئولار بیشتر از فشار اکسیژن شریانی است. آیا افزایش سن ، تاثیری بر تفاوت(گرادیان) فشار اکسیژن آلوئول و شریان (A-a)PO2 دارد؟
به فرمول زیر (از میلر ص ۱۳۱۵) نگاه کنید:
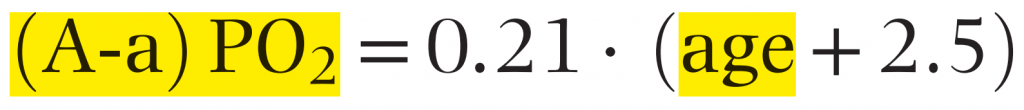
آنگونه که می بینید با افزایش سن ، تفاوت فشار اکسیژن آلوئولی و شریانی افزایش می یابد
— این تفاوت در بالغین جوان ( هوای اتاق): کمتر از ۱۰ میلی متر جیوه است
— با ورود به سن ۶۵ سالگی ، تفاوت ۱۴ میلی متر جیوه را رد کرده و بیشتر می شود
چرا سالخوردگان بعد از عمل ، شانس بالاتری برای آسپیراسیون و پنومونی دارند ؟( میلر ص ۲۱۰۵)
— ضعیف تر بودن عضلات حلق
— کاهش پاکسازی ترشحات
— کاهش تحرک موکوسیلیاری
— تاثیر کمتر سرفه
— کاهش موتیلتی مری
— تاثیر کمتر رفلکس های محافظ مجرای هوای فوقانی
بیماران سالخورده در ریکاوری بیشتر در معرض کدام خطرات قرار دارند ؟( میلر ص ۲۱۱۱)
— افت اشباع اکسیژن ( به علت کاهش CC و تمایل به آتلکتازی)
— آسپیراسیون ( به علت کاهش توانایی در سرفه )
چرا سالخوردگان مستعد آتلکتازی هستند ؟ ( میلر ص ۲۱۰۵)
— کاهش ظرفیت حیاتی ( VC)
— افزایش حجم باقیمانده ( RV )
— افزایش کار تنفس
— کاهش رزرو تنفس
همانگونه که در تصویر بالا از کتاب کواگزیست دیدید: زمانی که حجم انسدادی(CV) به حد حجم جاری(TV) رسید و از آن تجاوز کرد ، بیمار مستعد آتلکتازی می شود ( کواگزیست ص ۳۴۲ و ۳۳۲)
استراتژی هایی که در مرحله بعد از جراحی ، سبب کاهش آتلکتازی می شوند کدامند؟
— راه افتادن زودرس بیمار (خروج زودتر از بستر)
— فیزیوتراپی قفسه سینه
— اسپیرومتری تشویقی (incentive )
آیا پاسخ تنفسی سالمندان در مقابل هیپوکسی و هیپرکاربی(هیپرکاپنی) تغییر می کند ؟ ( کواگزیست ص ۳۳۳ و میلر ص ۲۱۰۵, ۳۰۷)
بله . در سالمندان شاهد کاهش (۵۰ درصدی) پاسخگویی مرکزی(مغزی) نسبت به هم هیپوکسی و هم هیپرکاربی هستیم .
— کاهش این پاسخگویی در سالمندان ، طی خواب برجسته تر است.
— این کاهش پاسخگویی، یکی از دلایلی است که سالمندان را در افزایش خطر دپرس تنفسی ناشی از دارو قرار می دهد.
متخصص بیهوشی با انجام چه اقداماتی حین عمل ، می تواند خطر آسپیراسیون و دیگر عوارض ریوی سالخوردگان را کاهش دهد ؟ ( میلر ص ۲۱۰۵)
— استفاده از بی حسی رژیونال و سداسیون خفیف (بجای استفاده از بیهوشی عمومی )
— اجتناب از شل کننده های عضلانی با اثر متوسط یا طولانی (و نیز اطمینان از ریورس کامل آنها)
— کاهش استفاده از مخدر (چون مخدر سبب هیپونتیلاسیون ، اسیدوز تنفسی و تقویت اثرات شل کننده های عضلانی می شود)
— استفاده از آنتی اسیدهای نان پارتیکولیت از قبیل سدیم سیترات ( سبب خنثی سازی اسیدیته معدی می شود و در صورت آسپیراسیون سبب کاهش پنومونیت شیمیایی و صدمه ریوی می شود)
شایعترین اختلال تنفسی مرتبط با خواب(sleep–related respiratory derangements) در سالمندان کدام است ؟ (میلر ص ۲۱۰۵)
آپنه خواب (با فراوانی ۵۰ تا ۷۵ درصد سالمندان)
— این اختلال توام با کاهش تون عضلات هیپوفارنژیال و ژنیوگلوسال است
جمع بندی سیستم تنفسی سالمندان :
===============================================================================
سیستم قلبی – عروقی
تغییرات قلبی عروقی سالمندان در چه مواردی است؟ ( میلر ص ۲۱۰۳)
— تون سمپاتیک
— تغییرات عروقی
— تغییر میوکارد
— سیستم هدایت قلبی
— دریچه های قلبی
— سیستم بارورسپتور
حداکثر ضربان قلب (maximal HR) چگونه محاسبه می شود ؟ مقدار آن در سالمندان چه تغییری می کند؟( میلر ص ۲۱۰۴، ۲۱۰۵ کواگزیست ص ۳۳۲)
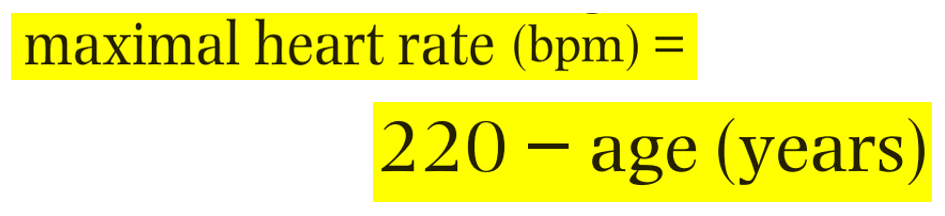
با افزایش سن حداکثر ضربان قلب کاسته می شود و این امر سبب کاهش برون ده قلبی می شود
ضربان قلب (در حال استراحت و ضربان قلب peak) نیز آهسته تر می شود
در سالمندان حساسیت نسبت به گیرنده های بتا آدرنرژیک چه تغییری می کند؟ ( میلر ص ۲۱۰۵، ۲۱۰۳ ، کواگزیست ص ۳۴۰)
حساسیت کاهش می یابد و این کاهش حساسیت سبب موارد زیر می شود :
— کاهش حداکثر ضربان قلب
— کاهش برون ده قلب
— محدودیت پاسخ به بتا آگونیست هائی (همچون دوبوتامین)
برون ده قلبی در سالمندان چه تغییری می کند؟ علت این تغییر چیست؟
برون ده قلبی در سالمندان ( هم در حالت معمول و هم در حالت peak) کاهش می یابد .
— علت این امر کاهش حساسیت بتا آدرنرژیک ها و نهایتا کاهش ضربان قلب حداکثر است
آیا می توان در سالمندان با افزایش ضربان قلب ، برون ده قلبی را افزایش داد؟( کواگزیست ص ۳۳۲، ۲۲۱ و میلر ص ۲۱۰۴، ۱۱۷۳)
در غیرسالمندان : افزایش ضربان قلب سبب افزایش برون ده قلب می شود
در سالمندان : افزایش ضربان قلب (به دلیل اختلال فعالیت اتونوم و بارورسپتور) نمی تواند سبب افزایش برون ده قلب شود
⇐ افزایش برون ده قلبی در سالمندان عمدتا به دلیل دو مورد زیر است:
— افزایش حجم پایان دیاستولی(پره لود)
— انقباض دهلیزی(atrial kick)
آیا کاهش اندک در حجم خون در گردش ، تاثیری بر برون ده قلبی دارد؟
کاهش اندک در حجم خون در گردش ⇐ پرشدن ناکافی قلبی ⇐ کاهش قابل توجه برون ده قلبی
آیا کاهش برون ده قلب سالمندان تاثیری بر فارماکوکینتیک داروها دارد؟ ( میلر ص ۴۸۶)
در مورد هوشبرهای مهم وریدی همچون پروپوفول ، اتومیدیت و تیوپنتال:
کاهش برون ده قلب ⇐ آهسته تر شدن سیرکولاسیون ⇐ کاهش حجم توزیع دارو و آهسته تر شدن کلیرنس
یکی از نکات مهمی که سبب تغییرات قابل توجه ساختمانی – فیزیولوژیک در سیستم قلبی – عروقی سالمندان می شود سفت تر شدن بافت ها و کاهش الاستیستی آنها است . علت این امر چیست ؟ ( کواگزیست ص ۳۲۹ و ۳۳۱)
— افزایش کلاژن ( ناشی از کاهش ترن آور کلاژن )
— کاهش الاستین ( ناشی از فراگمنته شدن الاستین )
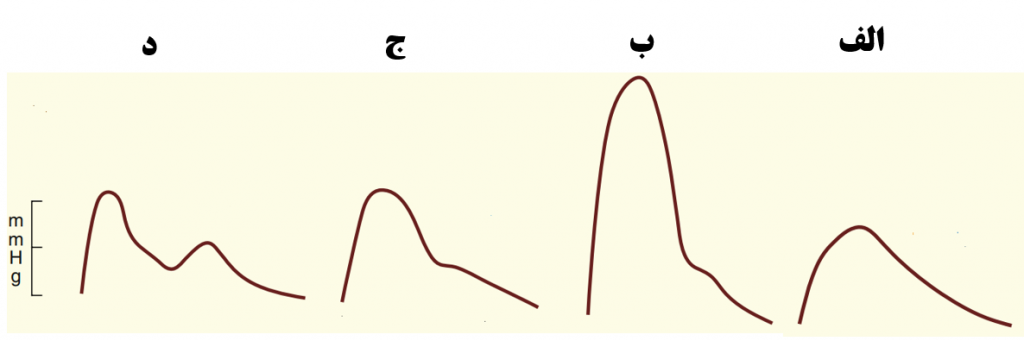
موج فشار شریانی (arterial waveform) سالمندان چه تغییراتی دارد ؟ ( کواگزیست ص ۳۳۱، ۳۳۲ و میلر ص ۱۱۶۴)
در تصاویر زیر به نمودارهائی که با حاشیه بنفش مشخص شده اند دقت کنید:
این تصاویر منحنی آرتریال لاین!! سالمندان (و مقایسه آن را با غیرسالمندان) نشان می دهد.
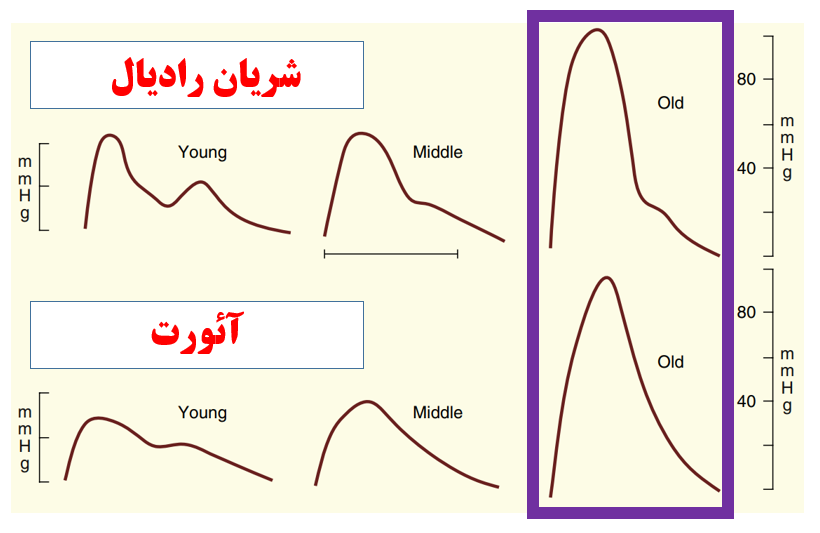

آنگونه که می بینید تغییرات زیر (در اثر کاهش کامپلینس شریانی) در نبض شریانی سالمندان حاصل می شود:
— افزایش فشار نبض ( ناشی از برگشت زودرس و سریع امواج منعکس شده)
— افزایش فشار خون سیستول و بدون تغییر ماندن فشارخون دیاستول
— ایجاد قله تاخیری فشار سیستولیک ( با علامت فلش در تصویر مشخص شده است)
— از بین رفتن موج فشار دیاستولیک
— در مواردی نیز برجستگی (hump) اوایل سیستولی مانع از بالارفتن ملایم موج می شود
کنترل فشارخون در حین عمل چه منافعی برای بیهوشی سالمندان دارد؟( میلر ص ۲۱۱۳)
اجتناب از هیپرتانسیون : پیشگیری از افترلود شدید ⇐ مانع از افزایش مصرف اکسیژن میوکارد ⇐ کاهش ایسکمی میوکارد
اجتناب از هیپوتانسیون : کاهش صدمه حاد کلیوی ، اطمینان از کفایت پرفیوژن کرونری
هیپرتروفی بطن چپ از چه طریق منجر به اختلال عملکرد سیستولیک و دیاستولیک در سالمندان می شود؟ (کواگزیست ص۳۳۱)
— انقباض طولانی قلب (Contraction-prolonged)
— شلی تاخیری قلب ( Relaxation–delayed)
وجود کدام اختلال عملکرد در بزرگسالان غیر طبیعی است : اختلال عملکرد سیستولیک یا دیاستولیک ؟ ( کواگزیست ص۳۳۰،۳۴۲ و میلر ص ۲۱۰۴)
— وجود هرگونه اختلال عملکرد سیستولیک در سالمندان غیرطبیعی است (بخصوص اگر همراه با اختلال wall motion باشد)
— طی سالخوردگی ، فراوانی اختلال عملکرد دیاستولیک افزایش می یابد (و وجود آن در سالمندان غیرطبیعی نیست )
فشار خون سیستولیک و دیاستولیک در سالمندان چه تغییری می کند؟ ( کواگزیست ص ۳۳۰،۳۳۱)
— فشار خون سیستولیک افزایش می یابد (تا سن ۶۰ سالگی هر دهه ۵ میلی متر جیوه و از ۶۰ سالگی به بعد هر دهه ۱۰ میلی متر جیوه افزایش می یابد)
— فشار خون دیاستولیک بدون تغییر می ماند
— نتیجه نهائی دو قسمت بالا : افزایش فشار نبض (pulse pressure) است
( افزایش فشار نبض در آئورت صعودی چهار برابر و در شریان رادیال دو برابر است)
علت افزایش فشار خون سیستولیک در سالمندان چیست؟
افزایش کلاژن و کاهش الاستین ⇐ سفت تر شدن شریان ها ⇐ افزایش افترلود ⇐ افزایش فشار خون سیستولیک ⇐ افزایش مصرف اکسیژن میوکارد و افزایش استرس دیواره ای
— باید به خاطر داشت که علیرغم مورد فوق : قطرلومن آئورت افزایش می یابد
به علت سفت تر شدن شریان ها :سرعت حرکت و جهش خون شریانی سریعتر می باشد( کواگزیست ص ۳۳۰)
تغییر پذیری ضربان قلب (Heart rate variability) چیست و در سالمندان چه تغییری می کند؟ ( کواگزیست ص ۳۳۲ ، میلر ص ۲۱۰۵)
— تغییر پذیری ضربان قلب عبارت است از تغییرات لحظه ای و آنی سیگنال قلبی که در دو ضربان متوالی مشاهده می شود . این پارامتر معمولا از روی فاصله R–R محاسبه می شود و به عنوان یک مارکر ذخیره فیزیولوژیک درنظرگرفته می شود
— در صورت عدم وجود آریتمی ، سالخوردگی با تاثیر بر روی سیستم هدایتی قلبی و نیز سیستم اتونومیک منجر به کاهش تغییر پذیری ضربان قلب شده و از این طریق سبب افزایش فراوانی طپش های نابجا می شود
سالمندان به دلیل تغییرات مزمن میوکارد ، بیشتر مستعد ایسکمی هستند . عوامل موثر بر تغییر نیاز (demand) و تامین (supply) اکسیژن میوکارد در سالمندان کدام است؟(کواگزیست ص ۳۳۰ و ۳۳۲)
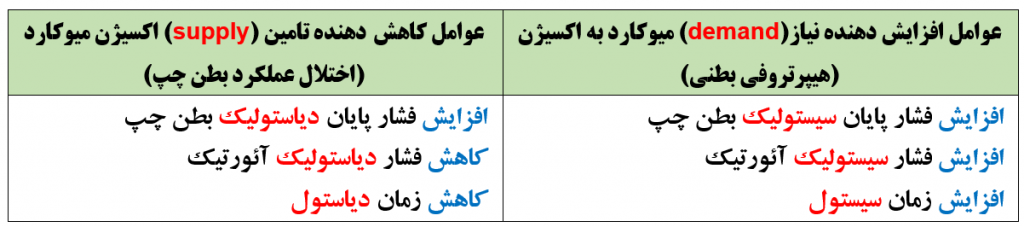
کدام اختلال دریچه قلبی در سالمندان شایعتر است؟ ( میلر ص ۹۳۹ ، ۲۱۰۵ و کواگزیست ص ۱۱۶)
تنگی آئورت (AS)
سوفل تنگی آئورت: سوفل اجکشن سیستولیک که بهترین مکان برای سمع آن در لبه استرنال فوقانی راست است و اغلب به گردن (کلاویکل) انتشار می یابد . (سوفل میدسیستولیک در فضای پارااسترنال دوم )
اهمیت اسکلروز آئورت در سالمندان چیست ؟( میلر ص ۹۳۹)
— اسکلروز آئورت نیز از اختلالات دریچه ای است که در سالمندان شایع است
— اسکلروز آئورت فقط شامل ضخیم شدن دریچه آئورت است و (بر عکس تنگی آئورت) سبب تنگی دریچه آئورت نمی شود
— وجود اسکلروز آئورت باعث افزایش خطرات قلبی عروقی می شود و خطر پیشرفت آن در سال به تنگی آئورت حدود ۲ درصد است.
— سوفل اسکلروز آئورت مشابه سوفل تنگی آئورت است و تنها فرق آن این است که این سوفل به گردن (کلاویکل راست) انتشار نمی یابد
پاسخ به آتروپین و دوبوتامین در سالمندان چگونه است ؟( میلر ص ۲۱۰۵ ، کواگزیست ص ۳۳۲)
— پاسخ به آتروپین نصف افراد جوانتر هست
— کاهش پاسخ های کرونوتروپ – اینوتروپ به بتا آگونیست ها( همچون دوبوتامین)
فراوانی دیس ریتمی ها در سالمندان افزایش می یابد . شایع ترین آریتمی سالمندان بعد از عمل کدام است؟ ( میلر ص ۱۸۱۷ ، ۲۱۰۵ ، کواگزیست ص ۱۶۱، ۳۳۲ ، ۳۳۷ )
فیبریلاسیون دهلیزی (AF)
— فیبریلاسیون دهلیزی در کل شایعترین تاکی دیس ریتمی بعد از عمل است و اغلب طی روزهای اولیه بعد عمل ( ۲ تا ۴ روز اول ) رخ می دهد
— فیبریلاسیون دهلیزی بخصوص در بیماران سالمند متعاقب جراحی های قلبی – توراسیک شایع است
— فیبریلاسیون دهلیزی سبب افزایش خطر آنژین و سکته مغزی می شود
فیبریلاسیون دهلیزی (AF) از چه طریقی سبب کاهش برون ده قلبی می شود ؟( میلر ص ۲۱۰۵)
فیبریلاسیون دهلیزی ⇐ حذف atrial kick ⇐ کاهش پرشدن LV ⇐کاهش برون ده قلبی
بیماران سالخورده بعد از انجام رزکسیون های بزرگ ریوی (از طریق توراکوتومی) در معرض عوارض خطرناک قلبی همچون دیس ریتمی های قلبی قرار می گیرند .انجام کدام اقدام در قبل از عمل ، بهترین تست پیشگویی کننده است که می تواند پیامد (outcome) عمل توراکوتومی را تخمین بزند کدام است ؟ ( میلر ص ۱۶۴۸ و ۱۶۵۵)
تست تحمل ورزش ( یا همان تست ظرفیت ورزش)
جه تغییراتی در سیستم هدایتی قلب سالمندان اتفاق می افتد؟( کواگزیست ص ۳۳۲)
— فعالیت سیستم الکتریکی قلب کاهش می یابد .
— تعداد سلول های پیس میکر قلب کاهش می یابد .
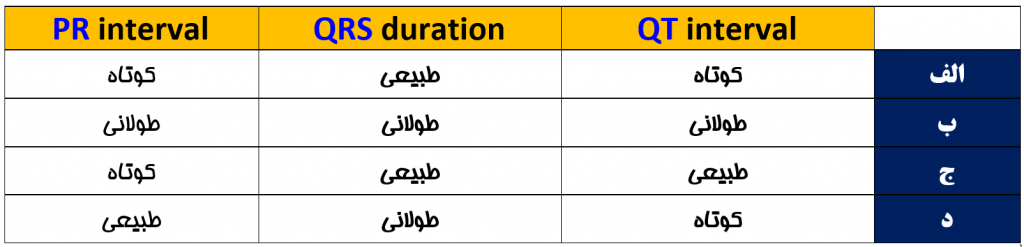
تغییر در سیستم الکتریکی قلب سالمندان ، سبب چه تغییراتی در ECG می شود ؟
در ECG شاهد طولانی شدن موارد زیر هستیم :
— PR interval
— QRS duration
— QT interval
چرا سالمندان ممکن است در مقابل زمان های ناشتای (NPO) طولانی حساس تر باشند؟( میلر ص ۲۱۰۵)
اختلال عملکرد بارورسپتور در سالمندان شایع است و این امر ممکن است سبب افزایش هیپوتانسیون ارتواستاتیک در آنها گردد .
به همین دلیل ممکن است، نوشیدن مایعات صاف و شفاف (clear) تا دوساعت قبل جراحی اثر مثبتی در سالمندان داشته باشد.
آماده سازی با کمک ایسکمی (ischemic preconditioning) چیست ؟ آیا می توان از این تکنیک در سالمندان استفاده کرد؟ ( کواگزیست ص ۳۳۰و میلر ص ۲۲۶۲)
— در افرادی که سالخورده نیستند ، استفاده از دوره های کوتاه ایسکمی ( با فعال سازی مکانیسم های محافظتی اندوژن) سبب می شود تا در صورت ایسکمی بعدی ، صدمات مورفولوژیک و فانکشنال کاهش یابند .
— در سالخوردگان به دلیل سفت تر شدن تدریجی میوسیت ها ، توانایی استفاده از آماده سازی ایسکمی (ischemic preconditioning) از بین می رود .
جمع بندی تغییرات قلبی عروقی سالمندان (بر اساس میلر /کواگزیست)


====================================================================================
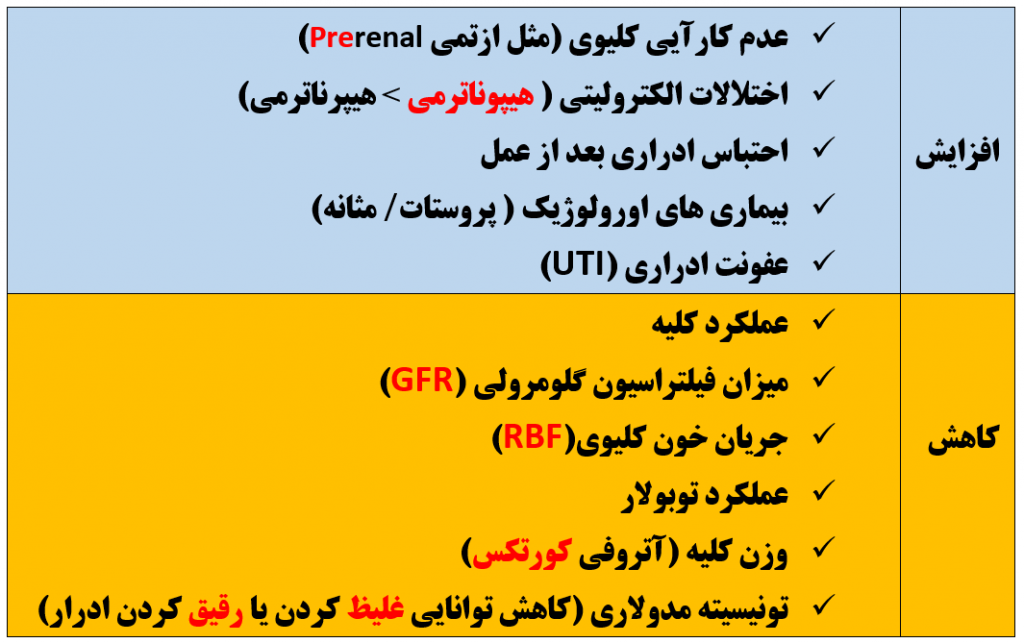
سیستم کلیوی
آیا وزن کلیه ها با افزایش سن تغییری می کند؟ ( میلر ص ۲۱۰۵)
بله . وزن کلیه از ۵۰ سالگی به بعد کاهش می یابد یعنی :
اسکلروز گلومرول ها ⇐ آتروفی کورتکس ( نه مدولا!!) ⇐ کاهش وزن کلیه ها
جریان خون کلیه (RBF) با افزایش سن چه تغییری می کند؟
کاهش می یابد
میزان فیلتراسیون گلومرولی (GFR) با افزایش سن چگونه تغییر می کند ؟
GFR هر سال یک میلی لیتر کاهش می یابد که علت این کاهش آتروفی کورتکس کلیه ( نه مدولا!) است و اصطلاحا به آن هیپوفیلتراسیون سالخوردگی (senile) می گویند
— GFR از سن ۳۰ سالگی شروع به کاهش می کند( کواگزیست ص ۳۳۳)
— GFR از سن ۴۰ سالگی شروع به کاهش می کند ( میلر ص ۲۱۰۶)
چرا نمی توان در سالمندان برای سنجش دقیق عملکرد کلیه از کراتینین سرم استفاده کرد؟ ( میلر ص ۹۶۰ ، ۲۱۰۵، ۲۱۰۶،۱۹۳۴، ۲۵۶۳ و کواگزیست ص ۴۲۷)
— کراتینین از فراورده های نهائی کاتابولیسم عضله اسکلتی است که در سرم ظاهر می شود و (در غیرسالمندان) از آن برای تخمین GFR استفاده می شود .
— در سالخوردگان : به دلیل کاهش فیزیولوژیک بافت ماهیچه ای ، کراتینین سرم کاهش یا به شکل تیپیک نرمال می ماند( میلر ص ۲۱۰۶)
— وجود کراتینین طبیعی در سالمندان ، لزوما به معنای سالم بودن عملکرد کلیه نیست و ممکن است اختلال عملکرد کلیوی را بپوشاند . بنابر این در سالمندان ، کراتینین اندیکاتور دقیقی برای ارزیابی عملکرد کلیه (GFR) نیست .
— در هر صورت باید دانست که در سالمندان ، کراتینین سرم به طور معمول افزایش نمی یابد!! و هر گونه افزایشی در آن دلیل اختلال عملکرد کلیه است
یکی از دلایل کاهش عملکرد کلیه در دوره سالمندی دیس اتونومی عروق کلیه است. این عبارت به چه معنی است؟
وجود رفلکس های اتونومیک عروق کلیوی سبب محافظت کلیه در شرایط هیپوتانسیون یا هیپرتانسیون می شوند. در دوره سالخوردگی این رفلکس ها تضعیف می گردند که به آن «دیس اتونومی عروق کلیوی» می گویند ( کواگزیست ص ۳۳۳)
کلیه سالمندان ممکن است به طور فیزیولوژیک دچار تضعیف توبولار(Tubular frailty) شود . این اصطلاح به چه معنی است ؟( کواگزیست ص ۳۳۳)
در سالمندان سلول های توبولار کلیه بیش از پیش مستعد صدمات هیپوکسیک یا نفروتوکسیک هستند که به این حالت تضعیف توبولار می گویند . این حالت سبب می شود تا زمان بهبودی کلیه سالمندان (از صدماتی همچون ATN) طولانی تر شود
چرا در سالمندان حداکثر قدرت تغلیظ و ترقیق ادرار کاهش می یابد؟( فینک ص ۷۴۳ ، کواگزیست ص ۳۳۳)
کاهش تونیسیته مدولای کلیه ⇐ کاهش اثر ADH ⇐ کاهش جذب آب ⇐ کاهش قدرت تغلیظ یا ترقیق ادرار
سالمندان مستعد اختلالالات الکترولیتی هستند که در این میان اختلال سدیم شایعتر است . علت این امر چیست ؟ در این میان کدام اختلال الکترولیتی شایعتر است : هیپرناترمی یا هیپوناترمی ؟ (میلر ص ۲۱۰۶)
در سالمندان اختلال عملکرد توبولار سبب می شود که حداکثر ظرفیت توبولار بازجذب و دفع نمک ها ( مخصوصا سدیم) کاهش یابد
— سالمندان بیشتر مستعد هیپوناترمی هستند
چرا ارزیابی کامل حجم داخل عروقی بیماران سالمند ، قبل از القاء بیهوشی ضروری است ؟( کواگزیست ص ۳۴۰ و میلر ص ۲۱۰۶)
سالمندان درگیر دو مشکل هستند :
الف) کاهش کامپلینس بطن چپ ب) پاسخگویی محدود گیرنده های بتا آدرنرژیک
این دو مشکل باعث می شود که سالمندان :
— در حالت هیپوولمیک ( ناشی از دفع نامناسب سدیم) بیشتر مستعد افت فشارخون و صدمه حاد کلیه (AKI) شوند
— در حالت هیپرولمیک بیشتر مستعد CHF شوند
سالمندان عمدتا دهیدره هستند . علل دهیدراسیون سالمندان کدام است ؟ ( کواگزیست ص ۳۳۳ و ۳۴۰)
— مشکل در رسیدن به آب (ناشی از ضعف حرکتی سالمندان)
— کاهش حساسیت حجم و اسمورسپتورها ( کاهش پاسخ تشنگی)
— مشکلات بعد از دریافت آب ( بی اختیاری ادرار و اختلال عملکرد مثانه)
آیا سالمندان قدرت مقابله با اختلالات حجم را دارند؟
قدرت مقابله سالمندان با اختلالات حجم ، کمتر از معمول است و عمدتا این بیماران درگیر اختلالات اسید – باز می شوند.
علت ضعف در مواجهه با اختلالات حجم در سالمندان عبارتند از :
— کاهش GFR
— پاسخ ضعیف تر به آلدوسترون ، وازوپرسین و رنین
دریافت مقادیر زیاد مایعات هیپواسمولار ، سالمندان را در معرض چه خطراتی قرار می دهد ؟
این امر سبب کاهش GFR و کاهش توانایی دفع آب آزاد می شود و خطرات آن عبارتند از :
— آورلود مایع
— ادم ریه
— ایجاد وضعیت هیپواسمولار ( همچون هیپوناترمی)
چرا سالمندان مستعد ازتمی Prerenal هستند؟( کواگزیست ص ۴۲۹)
— هیپوولمی ( ضعف در دریافت مایع)
— فراوانی بالای بیماری عروق کلیوی
کدام داروهای بیشتر سبب هیپوناترمی در سالمندان می شوند ؟ ( میلر ص ۱۰۴۷)
— ضدافسردگی های سه حلقه ای(TCA) و وینکریستین (از طریق تقویت ترشح ADH)
— NSAID ها و تیازیدها ( اثر بر روی سیستم مجرای جمع کننده مدولاری )
— اکسی توسین و دسموپرسین
جمع بندی سیستم کلیوی سالمندان :
— بیشتر مستعد صدمه هستند
— کمتر قادر به انطباق خود با تغییرات همودینامیک هستند
— کمتر قادر به مواجهه با اختلالات آب – نمک هستند
===============================================================================
سیستم عصبی
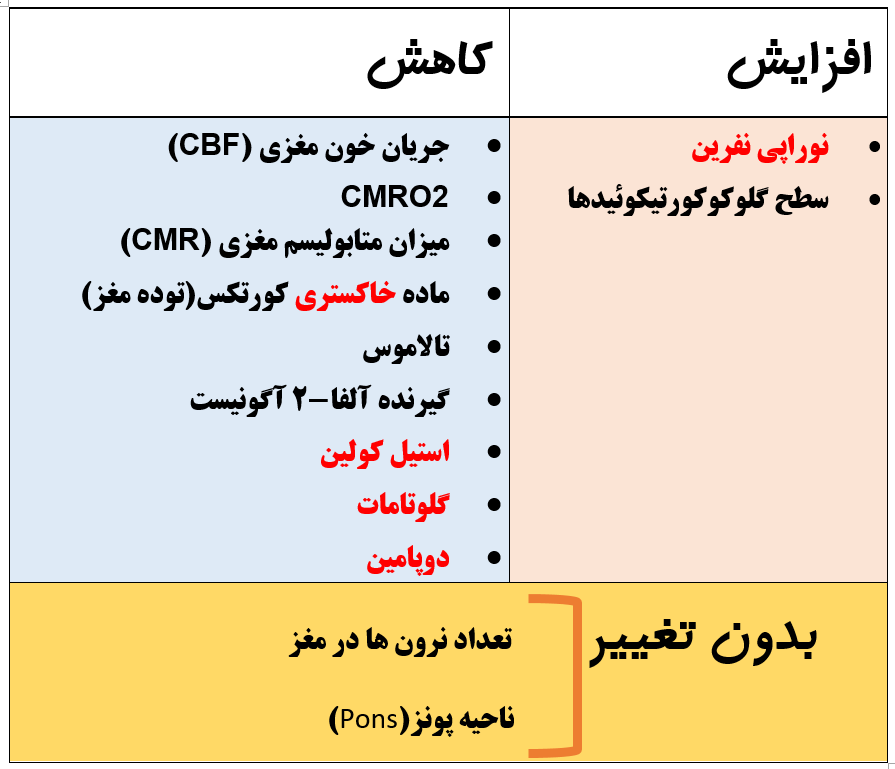
سالخوردگی چه تاثیری بر CBF و CMRO2 می گذارد ؟( میلر ص ۳۰۷، کواگزیست ص ۳۲۹ )
— کاهش CBF ( به علت کاهش CMR)
— کاهش CMRO2
حجم مغز (brain mass) در سالخوردگی چه تغییری می کند؟ (کواگزیست ص ۳۲۹ ، میلر ص ۲۱۰۷)
کاهش (۱۵ درصد) می یابد
تعداد نرون ها در مغز سالمندان کاهش نمی یابد و علت کاهش حجم مغز ، کاهش دندریت و سیناپس است
از بین رفتن قشر مغز در سالمندان ، بیشتر بر روی کدام قسمت مغز تاثیر می گذارد : نواحی خاکستری یا نواحی سفید ؟( میلر ص ۲۱۰۷، کواگزیست ص ۳۲۹)
ماده خاکستری مغز بیشتر از بین می روند
در مورد ماده سفید نظرات میلر و کواگزیست کمی با هم متفاوت است!!
— کواگزیست ص ۳۲۹ : ماده سفید از بین نمی رود
— میلر ص ۳۰۷ : علت کاهش ماده سفید از بین رفتن فیبرهای میلینه است
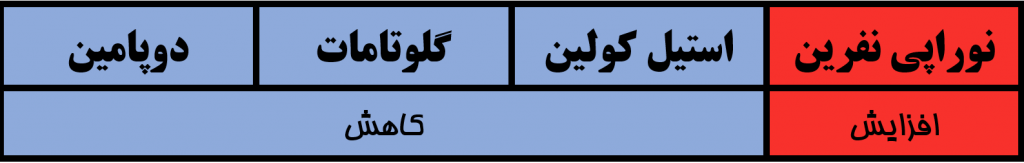
هموستاز یون نرونی (Neuronal ion homeostasis) در سیستم عصبی سالمندان سبب کدام تغییرات می شود؟ ( کواگزیست ص ۳۳۰)
خلاصه تغییرات سیستم عصبی سالمندان :
====================================================================================
سالخوردگی چه تاثیراتی بر روی سیستم ایمنی بدن می گذارد؟ ( کواگزیست ص ۳۳۳ ، میلر ص ۲۷۸۰)
— سالخوردگی بر روی هر دو دستگاه ایمنی بدن تاثیر می گذارد یعنی:
دستگاه ایمنی ذاتی(innate) و دستگاه ایمنی تطبیقی (adaptive)
— سالخوردگی بر روی عملکرد هر دو سلول ایمنی T و B هم اثر گذاشته و حاصل این تغییرات عبارتند از :
الف) خطر بالاتر عفونت : فعالیت bactericidal سلول های ایمنی کاهش می یابد
ب) کاهش توانایی کنترل سرطان
دوره سالمندی چه تاثیری بر آناتومی و فیزیولوژی کبد دارد؟( میلر ص ۲۱۰۶ و کواگزیست ص ۳۳۳)
— کاهش اندازه کبد
— کاهش جریان خون کبد
— کاهش پرفیوژن کبد
— اثر بر متابولیسم کبدی داروها
ولی سالخوردگی اثری بر عملکرد (سنتتیک) کبد ندارد ( تا زمانی که ۷۰ درصد ظرفیت کبد از دست نرود تاثیری مهمی ندارد و سبب مختل شدن LFT نمی شود)
آیا در سالمندان ، کاهش جریان خون کبد بر روی کلیرنس داروهای بیهوشی تاثیرگذار است ؟( میلر ص ۲۱۰۶)
بله .داروهائی که کلیرنس آنها مستقیما بر اساس جریان خون کبد هستند ، دیرتر از خون سالمندان پاکسازی می شوند .
این داروها عبارتند از : کتامین ، فنتانیل ، سوفنتانیل ، مورفین ، لیدوکائین و فلومازنیل
چه تغییراتی در خواب سالمندان ایجاد می شود؟ ( کواگزیست ص ۳)
— افزایش مدت زمان به خواب رفتن (sleep latency)
— افزایش فراوانی چرت زدن در روز
سارکوپنیا (Sarcopenia) چیست ؟ ( میلر ص ۳۵۲ و کواگزیست ص۳۳۳)
کاهش تدریجی توده عضلانی(muscle mass) به دلیل روند طبیعی پیری
— کاهش قدرت عضلانی در سالمندان سبب افزایش خطر مورتالیتی می شود
چرا باید مراقب زخم های فشاری (pressure ulcers) سالمندان در مراحل حین و بعد عمل بود؟(( کواگزیست ص ۳۳۴و ۳۴۲، ۳۴۰ و میلر ص ۲۱۵۱ ، ۲۱۱۳ )
این زخم ها یکی موارد سندرم های سالخوردگی است
سالمندان پوست نازکتر ، الاستیسیتی کمتر و پرفیوژن پوست و بافت نرم کمتر دارند و مستعد تجزیه و اولسراسیون و زخم ها می شود
باید در مراحل مختلف عمل ، به دقت از Pad پوستی برای پیشگیری از وقوع این زخم ها استفاده کرد
— همچنین سالمندان حین عمل به دلیل کاهش بافت نرم در معرض خطر صدمات مفصلی ،برجستگی های استخوانی و اعصاب ( مثل عصب اولنار) قرار دارند و در این موارد هم باید تا حد امکان از pad پوستی استفاده کرد
در بررسی های قبل از عمل یک سالمند ، چه معیارهائی به نفع اختلالات شدید تغذیه ای است ؟ ( کواگزیست ص ۳۳۹)
سه معیار زیر به نفع اختلالات شدید تغذیه ای است:
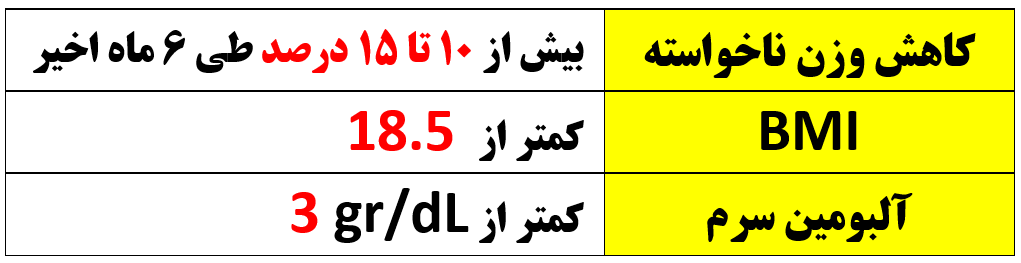
گرچه ارزیابی های تغذیه ای قبل عمل در سالمندان مهم است ولی تجویز مکمل های غذائی در حول و حوش عمل ، وضعیت نهائی (outcome) بیمار را بهبود نمی بخشد .
آیا سالمندان مستعد هیپوترمی حین عمل هستند ؟ (میلر ص ۲۱۵۱ و کواگزیست ص ۳۴۱)
بله . به همین خاطر همواره باید از وسائلی استفاده کرد که طی عمل و بعد از آن مانع از اتلاف دمای بدن سالمندان شود
— از دست دادن گرما حین عمل می تواند سبب وقوع موارد زیر در سالمندان شود :
الف) طولانی تر شدن دفع هوشبرها
ب) آهسته تر شدن روند بیداری بیمار
— پاسخ سالمندان به هیپوترمی به شکل لرز (در مراحل اولیه به هوش آمدن) است
لرز سبب افزایش نیاز به اکسیژن می شود که این مساله در سالمندان کرونری و یا اختلالات رزرو قلبی عروقی نامطلوب است
دمای مرکزی پایه (core temperature) در سالمندان تنها ۰٫۴ درجه سانتیگراد کمتر از جوانان است. با این وجود چرا سالمندان حین عمل بیشتر مستعد عدم تنظیم دما هستند ؟(میلر ص ۲۱۰۶)
— کاهش ضخامت چربی زیرجلدی
— عدم تنظیم سیرکولاسیون پوستی
متخصصان بیهوشی چگونه می توانند سبب بهبود جراحی (surgical healing) شوند؟ ( میلر ص ۲۱۰۶)
— نگهداری هیدراسیون کافی
— نورموترمی
— اکسیژناسیون بافتی خوب
آنمی در سالمندان سبب چه مشکلاتی می شود؟ (میلر ص ۲۰۸۰)
در سالمندی فراوانی آنمی نیز افزایش می یابد ( ۱۰ درصد سالمندان )
آنمی (تشخیص داده نشده) حین عمل سبب معضلات زیر می شود :
— افزایش نیاز به ترانسفوزیون خون
— افزایش موربیدیتی و مورتالیتی
خطر حوادث قلبی عروقی حین عمل در سالمندان چگونه است؟ ( میلر ص ۲۲۵۵)
افزایش دو برابری خطرات
فراوانی کدام عوارض بعد عمل در سالمندان کاهش می یابد؟( میلر ص ۲۱۰۶، ۲۲۰۵، ۲۱۱۳)
— درد
— سرگیجه
— تهوع و استفراغ (PONV)
پیامدها و عواقب (outcoms) جراحی سالمندان در حول و حوش عمل به عوامل متعددی بستگی دارد . مهمترین این عوامل کدامند؟( کواگزیست ص ۳۳۷ و ۳۴۲)
الف) ریسک جراحی پروسیجر انجام شده
ب) تعداد ریسک فاکتورهای بالینی تعیین شده در بیمار
در سالمندی که از کوکائین استفاده می کند چرا خطر مرگ ناگهانی بالا است؟( کواگزیست ص ۶۲۳)
برای متابولیزه کردن کوکائین نیاز به آنزیم کولین استراز پلاسما هست و چون سالمندان دچار کاهش فعالیت کولین استراز پلاسما هستند خطر مرگ ناگهانی در آنها بالا است

====================================================================================
فارماکولوژی
افزایش حساسیت سالمندان نسبت به هوشبرها منتسب به چه عواملی است ؟ ( کواگزیست ص ۳۳۵)
— کاهش بافت نرونی
— تغییر در عملکرد گیرنده
آیا حجم توزیع (volume of distribution ) داروها طی سالخوردگی تغییر می کند؟ ( میلر ص ۴۸۶، کواگزیست ص ۳۳۵)
— برای داروهای محلول در چربی ، حجم توزیع افزایش می یابد و اثر بالینی آنها طولانی می شود
— برای هوشبرهای مهم وریدی همچون پروپوفول ، اتومیدیت و تیوپنتال ، حجم توزیع کاهش می یابد و کلیرنس آنها آهسته تر می شود
دوره سالمندی عمدتا بر کدام فاز متابولیسم دارویی تاثیر گذار است؟ ( میلر ص ۲۱۰۶)
فاز I
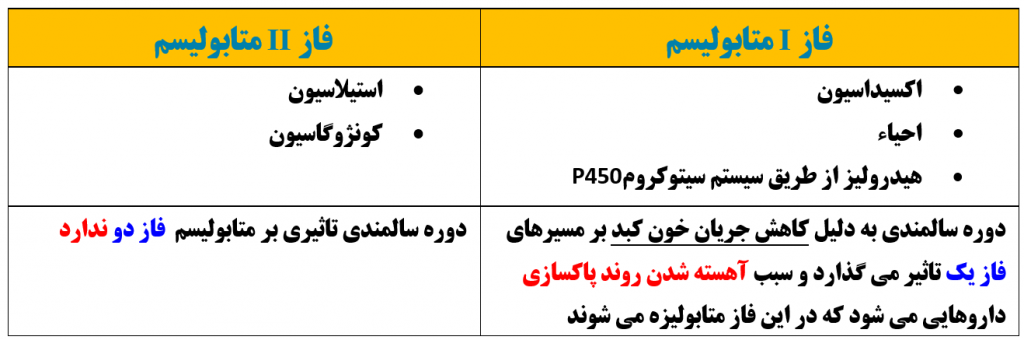
====================================================================
پروپوفول
آیا روند سالخوردگی، تاثیر مهمی بر فارماکولوژی پروپوفول می گذارد؟
بله . سالمندی هم فارماکودینامیک و هم فارماکوکینتیک این دارو را تحت تاثیر قابل توجهی قرار می دهد .
به چه دلیل توصیه می شود تا دوز پروپوفول در سالمندان کاهش یابد ؟ ( میلر ص ۶۴۱، ۶۴۷، ۴۸۶)
الف) کاهش برون ده قلبی
ب) افزایش حساسیت (نسبت به اثرات پروپوفول )
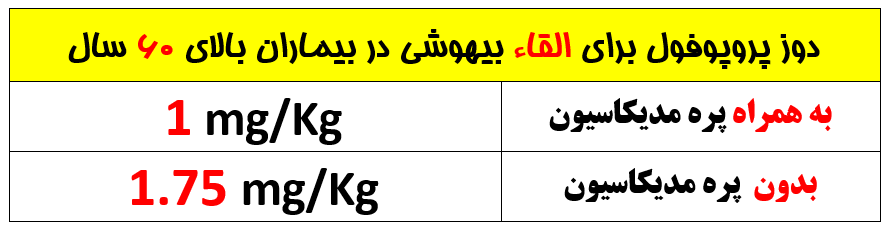
کاهش دوز پروپوفول در سالمندان چقدر است ؟ (کواگزیست ص ۳۳۵، میلر ص ۴۸۶، ۶۴۱)
— دوز اینداکشن ⇐ کاهش ۲۰ درصدی
— دوز انفوزیون ⇐ کاهش ۵۰ درصدی
دوز پروپوفول برای القاء بیهوشی سالمندان چه تغییری می کند؟ ( میلر ص ۶۴۶)
آیا اثرات همودینامیک ناشی از پروپوفول در سالمندان بیشتر (از جوانان) است؟ ( میلر ص ۶۴۶)
بله . افت فشارخون پروپوفول در سالمندان (بخصوص زمانی که به همراه مخدر استفاده شود) شدیدتر است
استفاده از پروپوفول در سالمندان ، ممکن است سبب چه تغییراتی در بیهوشی آنها گردد؟
— وقوع مراحل عمیق تر بیهوشی
— زمان بیشتر برای وقوع مراحل عمیق تر بیهوشی
— زمان بیشتر برای ریکاوری
آیا جنسیت تاثیری بر فارماکوکینتیک پروپوفول می گذارد ؟(کواگزیست ص ۳۳۵)
بله . کلیرنس پروپوفول در زنان سالمند کاهش بیشتری نسبت به مردان سالمند دارد
آیا احتمال وقوع سندرم انفوزیون پروپوفول در سالمندان وجود دارد؟( میلر ص ۶۴۶)
بله در صورتیکه پروپوفول یا مدت طولانی استفاده شود و یا با سرعت های انفوزیون بالا تجویز شود ، احتمال وقوع این سندرم وجود دارد و به همین جهت غلظت تری گلیسیرید سرم (به شکل روتین) در سالمندان باید مانیتور شود.
( برای اطلاع بیشتر در این زمینه به درس «سندرم انفوزیون پروپوفول» در الفبای بیهوشی مراجعه کنید).
================================================================================
اتومیدیت
آیا اتومیدیت خاصیت آنالژزیک دارد ؟ (کواگزیست ص ۳۳۵)
اتومیدیت سبب بیهوشی و آمنزی می شود ولی خاصیت آنالژزیک ندارد !
چرا اتومیدیت اغلب به عنوان هوشبر ایده آل سالخوردگان در نظر گرفته می شود؟ ( کواگزیست ص ۳۳۵)
چون بی ثباتی همودینامیک کمتری نسبت به پروپوفول و تیوپنتال دارد
احتیاطات کاربردی اتومیدیت در بیهوشی سالمندان کدام است ؟
افزایش حساسیت قابل توجهی به این دارو در سالمندان وجود دارد
دوز اینداکشن کمتری باید در سالمندان داده شود
حجم توزیع(volume of distribution) اتومیدیت در سالمندان چه تغییری می کند؟ ( میلر ص ۶۶۷)
همانند پروپوفول و اتومیدیت حجم توزیع آن کاهش می یابد و کلیرنس آن آهسته تر می شود
===============================================================================
تیوپنتال
در مورد فارماکولوژی تیوپنتال ، حجم توزیع مرکزی چه تغییری می کند؟(کواگزیست ص ۳۳۵)
کاهش می یابد
چرا ریکاوری بعد از دوز بولوس تیوپنتال ( همانند دیگر باربیتورات ها) در سالخوردگان ، تاخیری است ؟( میلر ص ۶۵۱ و کواگزیست ص ۳۳۵)
— کاهش حجم توزیع مرکزی ( تاکید بیشتر)
— افزایش حساسیت CNS
— تغییرات متابولیسم
دوز مطلوب تیوپنتال در یک بیمار ۸۰ ساله را چگونه محاسبه می کنید ؟به چه دلیل ؟( میلر ص ۶۵۱)
به دلیل کاهش حجم توزیع مرکزی تیوپنتال ، دوز توتال این دارو باید در سالمندان (حدود ۵۰ تا ۸۰ درصد) کاهش یابد
==============================================================================
مخدرها
خطر اصلی استفاده از مخدرها در سالمندان کدام است؟(کواگزیست ص ۳۳۶ و میلر ص ۲۱۰۵)
دپرس تنفسی .
این عارضه در سالمندان افزایش قابل ملاحظه ای پیدا می کند (و در مواردی سبب هیپونتیلاسیون ، اسیدوز تنفسی و تقویت اثرات شل کننده های عضلانی می شود)
— با کاهش دوز مخدرها در سالمندان می توان دپرس تنفسی بعد از عمل را کاهش داد ( میلر ص ۲۱۱۳)
— باید ۲۵ درصد از دوز مخدرها کاسته شود ( کواگزیست ص ۳۴۰)
درباره متابولیسم و دفع مخدرها چه می دانید؟
— کبد وظیفه متابولیزه مخدرها را بر عهده دارد .
— متابولیت های برخی مخدرها ( همچون کدئین ، مورفین ، مپریدین) از جهت فارماکولوژی فعالند و هم اثر آنالژزیک دارند و هم سبب ایجاد اثرات جانبی مخدرها می شوند
— دفع متابولیت مخدرها به عهده کلیه است .
درباره کاربرد فنتانیل در سالمندان چه نکاتی را باید رعایت کرد؟( کواگزیست ص ۳۳۶)
— حساسیت سالمندان نسبت به فنتانیل کمی افزایش می یابد و به همین خاطر باید از دوز وریدی این دارو در سالمندان کاسته شود
— Potency این دارو در سنین ۸۰ تا ۸۹ ساله ، ۵۰ درصد افزایش می یابد
در مورد کاربرد نورآگزیال مخدرها در سالمندان ، چه نکاتی را باید مد نظر داشت ؟( میلر ص ۱۴۴۳)
خطر دپرس تنفسی بالا است و باید دوز مخدر را کاهش داد
داروی( مخدر) ایده آل سالمندان کدام است ؟ چرا؟( کواگزیست ص ۳۳۶)
رمی فنتانیل .
علت ایده آل بودن این دارو در سالمندان آن است که رمی فنتانیل ، مخدری است با نیمه عمر بسیارکوتاه که (برای کلیرنس وابسته به کبد و کلیه نیست و) با استرازهای پلاسمائی و بافتی متابولیزه می شود .
درباره فارماکولوژی رمی فنتانیل در سالمندان چه نکاتی قابل ذکر است؟( میلر ص ۷۱۵)
— افزایش سن نسبت معکوس با حجم توزیع مرکزی ، کلیرنس و Potency رمی فنتانیل دارد. (یعنی رمی فنتانیل در سالمندان حجم توزیع مرکزی کمتر ، کلیرنس آهسته تر و Potency کمتری دارد ).
— شروع و اتمام اثر رمی فنتانیل در سالمندان آهسته تر (تاخیری تر) از جوانان است .
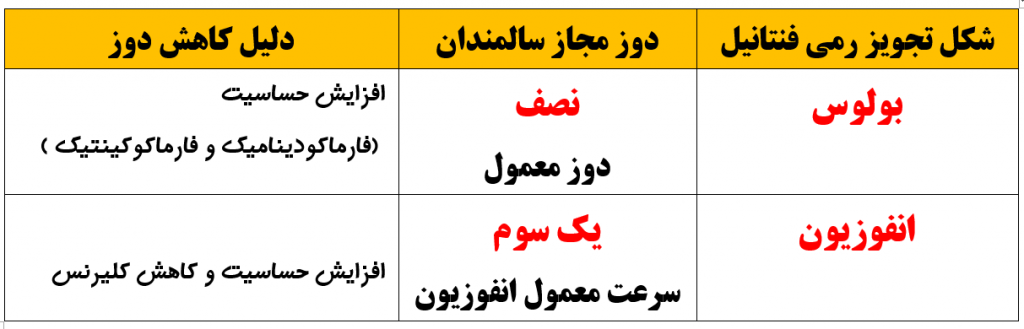
دوز رمی فنتانیل در سالمندان چگونه تغییر می کند؟ ( میلر ص ۴۸۵ ، ۷۱۵ و کواگزیست ص ۳۳۶ و ۳۳۷)
علیرغم تمام تعریف هائی که در بالا از رمی فنتانیل شد باید این نکته را به خاطر داشت که سالمندان نسبت به رمی فنتانیل کاملا حساس هستند . به این دلیل (و دلایل دیگری که در جدول ذیل می بینید) باید دوز رمی فنتانیل سالمندان را (نسبت به جوانان) کاهش داد .مقدار کاهش دوز در اشکال بولوس و انفوزیون متفاوت است :
از تجویز کدام مخدرها برای کنترل درد بعد عمل سالمندان باید اجتناب نمود؟ چرا؟ ( کواگزیست ص ۳۴۲)
داروهای زیر در سالمندان ممکن است سبب دلیریوم ، دپرس تنفسی ، سداسیون ، نوروتوکسیسیتی و واکنش های شبه روانی شوند :
— فنتانیل ترانس درمال ( پچ فنتانیل)
— مخدرهای آگونیست – آگونیست ( همچون پنتازوسین یا بوتورفانول)
— مخدرهایی با اثر طولانی ( همچون متادون و لوورفانول)
— مپریدین
==============================================================================
بنزودیازپین ها
آیا بنزودیازپین ها کاربردی در سالمندان دارند؟ ( میلر ص ۲۱۱۱ ، ۲۱۱۳، ۶۵۴)
— سالمندان نسبت به بنزودیازپین ها حساسیت بالایی دارند
— متابولیسم بنزودیازپین ها در سالمندان کاهش می یابد
— استفاده از بنزودیازپین ها در سالمندان سبب اختلالات شناختی ، دلیریوم و سقوط می شود به همین جهت استفاده از بنزودیازپین ها در سالمندان ترجیحا ممنوع است و در لیست داروهای Beers criteria قرار دارند ( به قسمت های انتهایی این درس مراجعه کنید)
سالمندی که به طور مزمن از بنزودیازپین استفاده می کند ،جهت جراحی مراجعه کرده است . چکار می کنید؟ (کواگزیست ص ۳۴۰)
حدود ۲۵ درصد از سالمندان به شکل مزمن از بنزودیازپین ها استفاده می کنند و ممکن است پس از جراحی در خطر سندرم withdrawal قرار گیرند. به همین خاطر باید در مرحله قبل از عمل ، با احتیاط اقدام به قطع تدریجی ( taper off) این داروها نمود تا از عوارض احتمالی جلوگیری شود
تغییرات فارماکولوژیکی میدازولام در سالمندان چگونه است ؟ ( میلر ص ۶۵۴)
— میدازولام در سالمندان حساسیت بالایی دارد (به دلیل تفاوت فارماکودینامیک)
— مدت اثر آن در سالمندان کمی طولانی تر است
— میدازولام نیز می تواند سبب دلیریوم بعد عمل شود
— بیماران سالمند نیازمند دوز کمتری از میدازولام هستند ( بیمار ۹۰ ساله باید ۷۵ درصد دوز بیمار ۲۰ ساله را دریافت کند)
— میدازولام به متابولیتی فعال بنام هیدروکسی میدازولام متابولیزه می شود که دفع کلیوی دارد و ممکن است در بیماران با اختلال عملکرد کلیوی تجمع کند
برای آرامبخشی (سداسیون) سالمندان در ICU ، کدام دارو را ترجیح می دهید: بنزودیازپین ها یا دکسمدتومیدین ؟ ( کواگزیست ص ۳۴۲)
دکسمدتومیدین . چون دلیریوم کمتر و ریکاوری سریعتر دارد
====================================================================================
هوشبرهای استنشاقی
با افزایش سن ، حداقل غلظت آلوئولی (MAC) چه تغییری می کند؟ ( کواگزیست ص ۳۳۵ ، ۳۴۰ و میلر ص ۲۱۱۳)
حداقل غلظت آلوئولی (MAC) با افزایش سن کاهش می یابد. مثلا MAC سووفلوران در دهه ۸۰ حدود ۳۰ درصد کاهش می یابد.
به اختلاف نظر میلر و کواگزیست (که در خراب کردن سوالات تاثیر گذار هست)دقت کنید !
— (کواگزیست ص ۳۳۵) : بعد ۴۰ سالگی ، به ازای هر دهه ۶ درصد از MAC هوشبرهای تبخیری و ۸ درصد از MAC نایتروس اکسید. کاسته می شود
— ( میلر ص ۲۱۱۳) : بعد ۳۰ سالگی ، به ازای هر دهه ۶ درصد از MAC و MAC-awake هوشبرهای استنشاقی کاسته می شود
♥ باید توجه داشت که اثر هوشبرهای تبخیری و نایتروس اکسید تجمعی (additive) هستند یعنی بیمار ۸۰ ساله که نایتروس اکسید ۶۶ درصد دریافت می کند برای رسیدن به غلظت هوشبر ۱MAC ،تنها نیاز به ۰٫۳ درصد دسفلوران دارد.
افزایش حداقل غلظت آلوئولی (MAC) در سالمندان سبب چه عوارضی در مرحله بعد از عمل می شود؟ ( میلر ۲۱۱۳)
— افزایش اختلالات شناختی بعد از عمل(POCD)
— افزایش تهوع و استفراغ بعد از عمل(PONV)
— افزایش دلیریوم بعد از عمل
=================================================================================
شل کننده های عضلانی
دوران سالمندی سبب ایجاد چه تغییرات کلی در داروهای شل کننده های عضلانی غیردپلاریزان می گردد ؟
— شروع اثر : تاخیری تر
— زمان اثر : طولانی تر
— ریکاوری : طولانی تر
گرچه در اکثریت موارد دوز مورد نیاز برای نگهداری بلوک نروماسکولار کاسته می شود ولی دور اولیه شل کننده فرقی نمی کند
چرا در سالمندان شروع بلوک نروماسکولار ناشی از شل کننده های عضلانی تاخیری تر است ؟(میلر ص ۸۰۴ و ۸۲۱)
جریان خون عضله وابسته به برون ده قلبی است . در سالمندان به دلیل برون ده قلب پائین تر ، زمان سیرکولاسیون طولانی تر و در نتیجه شروع بلوک تاخیری تر است.
پاسخ سالمندان نسبت به داروهای شل کننده های عضلانی تغییر می کند و این امر سبب مواردی همچون طولانی شدن اثر داروها می شود. این تغییرات دارویی ناشی از چه مواردی است؟ ( میلر ص ۸۲۱، ۸۴۶)
این تغییرات به دو دسته تقسیم می شوند :
الف) تغییرات فارماکودینامیک (فیزیولوژیک) ناشی از :
— کاهش Total body water و lean body mass
— افزایش چربی توتال بدن
— کاهش جریان خون کبد و کلیه و نیز کاهش فعالیت آنزیمی کبد
— کاهش GFR
— کاهش عملکرد قلبی ، کبدی و کلیوی
ب) تغییرات آناتومیک (مورفولوژیک) در محل اتصال عصب – عضله (NMJ) ناشی از :
— افزایش فاصله بین آکسون جانکشنال و صفحه حرکتی انتهائی
— صاف شدن چین های صفحه حرکتی انتهائی
— کاهش غلظت گیرنده های استیل کولین (در صفحه حرکتی انتهائی)
— کاهش مقدار استیل کولین در هر وزیکل (در آکسون پره جانکشنال)
— کاهش آزادی استیل کولین ( از آکسون پره ترمینال در پاسخ به ایمپالس نرونی)
آیا تغییرات محل اتصال عصب – عضله ( NMJ ) در سالمندان سبب می شود که بیماران مسن دچار تغییر حساسیتی(sensitivity) نسبت به داروهای شل کننده غیردپلاریزان شوند ؟( میلر ص ۳۵۲)
شواهدی وجود ندارد که سالمندان در اثر تغییرات NMJ ، نسبت به شل کننده نان دپلاریزان افزایش یا کاهش حساسیت داشته باشند
سالخوردگی بیشتر بر کدام قسمت از فارماکولوژی داروهای شل کننده های عضلانی اثر می گذارد: فارماکودینامیک یا فارماکوکینتیک ؟ ( کواگزیست ص ۳۳۷)
بیشتر بر فارماکوکینتیک اثر می گذارد
— تغییر فارماکوکینتیک شل کننده ها سبب شروع تاخیری یا طولانی شدن بلوک ، تغییر متابولیسم ناشی از اختلالات کبدی – کلیوی می شود که این تغییرات در سالمندان مهم است
— در سالمندان تغییرات فارماکودینامیک شل کننده ها چندان قابل ملاحظه نیست ( مواردی همچون ED95 و Potency شل کننده ها در پیر و جوان یکسان است).
کدام دارو را به عنوان شل کننده عضلانی انتخابی سالمندان می شناسند ؟ ( کواگزیست ص ۳۳۷)
سیس آتراکوریوم
چون متابولیسم آن وابسته به کبد و کلیه نیست ( به جدول شل کننده ها در ذیل مراجعه کنید)
در سالمندان فارماکوکینتیک و فارماکودینامیک کدام شل کننده ها تغییر قابل ملاحظه ای ندارد؟( میلر ص ۸۲۱)
آتراکوریوم و سیس آتراکوریوم
چون حذف آنها مستقل از جریان خون کبد و کلیه است
در مورد کدام شل کننده غیردپلاریزان ، خطر اختلالات تنفسی در ریکاوری بالاتر است ؟ ( میلر ص ۸۲۲، ۲۱۰۵)
پانکرونیوم
در مورد این دارو ریکاوری شل کننده در سالمندان کلا تاخیری است و در صورت ریکاوری ناقص ، شانس اختلالات تنفسی در ریکاوری بالاتر از بقیه شل کننده ها است ( به جدول شل کننده ها در ذیل مراجعه کنید)
در سالمندان ، برای کاهش خطر آسپیراسیون و پنومونی بعد از عمل ، چه نکاتی را در مورد شل کننده های عضلانی غیردپلاریزان باید رعایت نمود ؟
— از کمترین دوز ( متناسب با سن) شل کننده استفاده نمود
— از شل کننده های عضلانی با طول اثر متوسط و طولانی اجتناب نمود
— برای اطمینان از ریورس کامل شل کننده باید از مانیتورینگ های آبجکتیو استفاده کرد (یعنی زمانی اکستوباسیون انجام شود که TOF ratio بالای ۹۰ درصد باشد )
سالمندانی که TOF ratio آنها پس از ریورس ، کمتر از ۰٫۹ هستند در خطر باقی ماندن شلی عضلانی (residual block) قرار دارند . این حالت سبب ایجاد کدام مشکلات در بیماران می شود؟ ( میلر ص ۸۴۰، ۲۱۱۳)
— انسداد مجرای هوائی (مشکلات هیپوکسیک)
— علائم و نشانه های ضعف عضلانی
جدول زیر جمع بندی بحث شل کننده های عضلانی ( میلر/ کواگزیست) است :
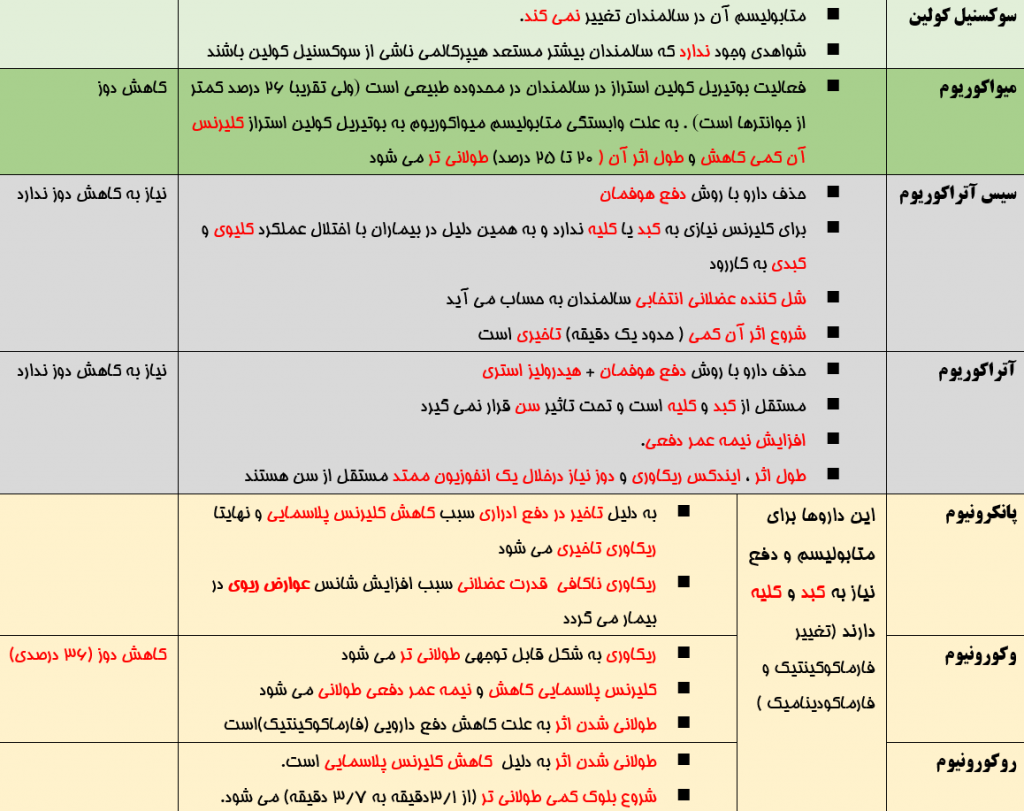
=============================================================================
بی حسی رژیونال :
قصد داریم تا در یک بیمار سالمند (به جای بیهوشی عمومی) از بی حسی رژیونال استفاده کنیم .آیا با این کار می توانیم بیماری های عصبی – شناختی ( neurocognitive )بعد از عمل را کاهش دهیم ؟( میلر ص ۲۱۱۱)
خیر . هیچ دارو یا تکنیک بیهوشی خاصی ، سبب افزایش یا کاهش فراوانی بیماری های عصبی – شناختی بعد عمل (مثل دلیریوم یا POCD ) نمی شود .
انجام بی حسی رژیونال در سالمندان چه مزایایی بر بیهوشی عمومی دارد؟
نظر میلر و کواگزیست با هم در این زمینه مقداری تفاوت دارد :
? کواگزیست ص ۳۴۰ : مزایای بی حسی رژیونال (نسبت به بیهوشی عمومی)در آن حدی نیست که سبب کاهش شدید مورتالیتی و موربیدیتی عمل شود بلکه تنها سبب کاهش عوارض زیر می شود :
— فراونی DVT
— خونریزی حین عمل (در برخی جراحی ها بر اساس برخی شواهد!)
? میلر ص ۲۱۰۵: استفاده از بی حسی رژیونال توام با سداسیون خفیف( به دلیل محفوظ ماندن رفلکس سرفه) سبب کاهش خطر آسپیراسیون می شود .
در سالمندان ، به چه دلایلی باید دوز (حجم) بی حس کننده موضعی را برای بی حسی رژیونال کاهش دهیم ؟ (میلر ص ۱۴۲۴ و ۱۴۱۶, ۱۴۳۲)
— حساسیت بیشتر ریشه های عصبی به بی حس کننده موضعی
— تنگ شدن فورامینا اینترورتبرال (این تنگی سبب کاهش خروج بی حس کننده موضعی از فضا می شود )
— کاهش کامپلینس فضای اپیدورال ( = کاهش حجم فضای اپیدورال)
— کاهش بافت چربی در فضای اپیدورال
— افزایش ارتفاع بلوک ( block height)
— افزایش گراویتی اختصاصی CSF
— گسترش سریعتر بلوک
— حجم CSF ( در این مورد به سوال بعدی مراجعه کنید)
حجم مایع مغزی نخاعی (CSF volume) در سالمندان چه تغییری می کند؟
به اختلاف نظر میلر و کواگزیست توجه کنید (که سبب از بین رفتن چند سوال امتحانی شده است !)
— میلر ص ۱۴۲۴ : در سالمندان حجم CSF کاهش می یابد
— کواگزیست ص ۳۲۹ و ۳۴۹ : در سالمندان حجم CSF به شکل جبرانی افزایش می یابد
اکثر رفرنس های بیهوشی با میلر موافق هستند !
بیمار سالخورده ای مبتلا به بیماری قلبی است . بعد از انجام بی حسی نخاعی (SA) بر روی این بیمار ، مقاومت عروق سیستمیک و برون ده قلبی چه تغییری می کنند؟ ( میلر ص ۱۴۱۸)
در حالی که مقاومت عروق سیستمیک ۲۵ درصد کاهش می یابد ولی برون ده قلبی تنها ۱۰ درصد کاهش می یابد
آیا سالمندان در معرض خطر عوارض نورولوژیک شدید ناشی از بلوک نورآگزیال هستند؟ ( میلر ص ۱۴۱۳)
بله . گرچه این عوارض در کل سنین نادر هستند ولی سالمندان در معرض افزایش خطر این عوارض هستند.
— سالخوردگی یکی از ریسک فاکتورهای هماتوم اپیدورال ( ناشی از بی حسی رژیونال) است ( میلر ص ۱۴۴۰)
نکات خارج از امتحان درباره بی حسی رژیونال سالمندان :
— بهترین فضای بین مهره ای سالمندان جهت انجام بلوک نورآگزیال فضای L5-S1 است
— برای درمان افت فشارخون ناشی از بی حسی اسپینال ، نمی توان تنها به مایع درمانی قبل از بی حسی دلخوش بود و در مواقع لازم باید از وازوپرسورها( فنیل افرین یا افدرین) استفاده کرد
====================================================================================
تروما در سالمندان
آیا مورتالیتی ناشی از تروما در سالمندان بیشتر از بقیه سنین است ؟ ( میلر ص ۲۱۵۱)
بله. مورتالیتی ناشی از تروما در سالمندان بیشتر (از غیرسالمندان) است
آیا امتیاز شدت آسیب (ISS) سالمندان در تروما بیشتر از معمول است ؟
خیر در زمان مراجعه بیمار ، این امتیاز کمتر است ولی صدمات وارده به سر و اندام تحتانی سالمندان شدیدتر است
آیا داروهایی که بطور معمول سالمندان استفاده می کنند ، تاثیری بر روند شوک تروماتیک آنها دارد ؟
سالمندان ممکن است به طور معمول از دو داروی زیر استفاده کنند که تاثیر منفی بر شوک تروماتیک دارند:
الف) ضد انعقادها : سبب تشدید خونریزی می شود
ب) بتا بلوکرها : سبب تضعیف پاسخ های جبرانی می شود
بیمار سالمند مبتلا به تروما دچار به هم ریختگی وضعیت ذهنی (mental status) شده است. کدام عوامل در این میان می تواند خطرناکتر باشد؟
این مشکل علل مختلفی مثل دمانس ، دلیریوم ، استفاده از مسکن و آرامبخش ها دارد ولی در این میان خطرناک ترین (کشنده ترین) آنها افزایش ICP و کاهش CPP است
در سالمندان آیا ممکن است مواجه با اختلال عملکرد میوکارد ناشی از تروما باشیم ؟
بله . این مشکل معمولا در مواقعی که مواجه با افزایش ضربان قلب در پاسخ به خونریزی ، درد و یا اضطراب هستیم خطرناک است
در کل برای نگهداری حداکثر اکسیژن رسانی بافتی در سالمندان ، توصیه بر انجام چه نکته ای شده است؟
کنترل سفت و سخت مایعات تجویزی( tighter control) که بطور معمول سبب افزایش هماتوکریت می گردد
در مورد کاربرد داروهای آنالژزیک یا سداتیو در سالمندان (درگیر تروما) چه نکاتی مهم است ؟
— نیاز آنالژزی بعد از عمل در سالمندان کمتر از معمول است.
— سالمندان ممکن است به داروهای سداتیو با آژیتاسیون نامناسب جواب دهند.
در سالمندانی که دچار ترومای توراسیک غیرنفوذی(blunt) شده اند ، آیا وجود شکستگی دنده خطرناک است ؟ ( میلر ص ۲۱۴۸ و ۲۱۵۱)
هر شکستگی دنده در سالمندان سبب :
—افزایش خطر ( دوبرابری) مورتالیتی و موربیدیتی توراسیک
— افزایش خطر (۲۰ درصدی) پنومونی
====================================================================================
Beers criteria
در طب سالمندان عنوان Beers criteria به چه موردی اطلاق می شود؟ ( کواگزیست ص ۳۴۰ ، ۳۴۲ ، میلر ص ۲۱۰۶ ، ۲۱۱۰ ، ۲۱۱۱، ۲۱۱۲، ۲۱۱۳، ۲۶۴۴)
انجمن طب سالمندان امریکا (AGA) فهرست مفصلی از داروهای نامناسب برای سالمندان تهیه کرده است که این فهرست را Beers criteria نامیده اند و هر چند سال یکبار به روز رسانی می شود .
— مصرف این داروها برای سالمندان ممنوع است و یا باید در مصرف آنها بسیار احتیاط نمود.
— اجتناب از این داروها سبب می شود تا سالمندان کمتر دچار تغییر وضعیت ذهنی و یا دلیریوم بعد از عمل شوند .
پاره ای از داروهای این فهرست که در کتب بیهوشی(میلر/ کواگزیست) آمده اند عبارتند از:
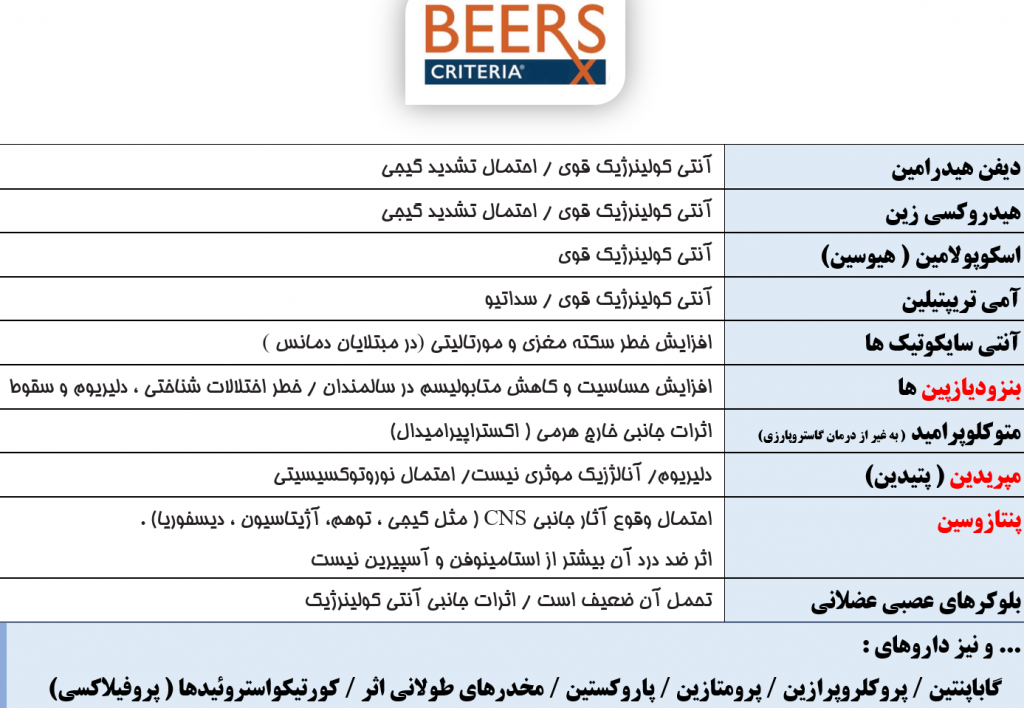
بساری از داروهای ضد استفراغ (antiemetic) به سبب خواص آنتی کولینرژیک و آنتی هیستامینرژیک در فهرست BEERS قرار دارند و ممکن است سبب دلیریوم سالمندان شوند . در موارد تهوع و استفراغ بعد از عمل (PONV)سالمندان کدام داروی ضد استفراغ انتخاب بهتری برای سالمندان است؟ ( میلر ص ۲۱۰۶)
اندانسترون (مکانیسم اثر: آنتاگونیست ۵-HT3)
تنها اثر جنبی این گروه داروها ان است که ممکن است سبب طولانی شدن فاصله QTc شوند
====================================================================================
FRAILTY
معادل فارسی واژه FRAILTY چیست ؟
تا آنجا که من گشته ام ،واژه FRAILTY معادل فارسی دلچسب و به درد بخوری ندارد . گاهی آن را فرتوتی و گاهی ناتوانی و گاهی آسیب پذیری یا شکنندگی ترجمه کرده اند اما اگر از من می شنوید! هیچکدام از این معادل ها نمی توانند بخوبی مفهوم این واژه را برسانند . پس عجالتا این واژه را با همین شکل خارجکی به خاطر بسپارید!
FRAILTY را تعریف کنید ؟( میلر ص۲۱۰۸، ۲۱۰۹ ، ۲۱۱۰ ،۹۲۶ ، ۹۲۷، ۲۰۷۵ ، ۲۶۴۸، ۲۰۷۱، ۱۶۳۶ و کواگزیست ص ۳۳۴ ، ۳۴۲، ۳۲۷،۳۳۹، ۹۶ )
FRAILTY یکی از سندرم های (چند بعدی) سالخوردگی است که طی آن فرد سالخورده در مواجهه با استرس های فیزیولوژیک یا پاتولوژیک (همچون التهاب ، بیماری مزمن ، عفونت و جراحی) دچار موارد زیر می شود :
— کاهش رزرو فیزیولوژیک
— شکست در پاسخ دهی مناسب
—کاهش عملکرد ارگان های سیستمی
— و نهایتا ناتوانی (disability)
آیا در ارزیابی های قبل از عمل سالمندان ممکن است با سندرم FRAILTY مواجه شویم ؟( کواگزیست ص ۳۲۷ و ۳۳۹ میلر ص ۲۱۰۸ ، ۲۱۰۹)
بله . در ویزیت قبل از عمل سالمندان بیشتر از حالت معمول با سندرم FRAILTY مواجه هستیم :
— فراوانی سندرم FRAILTY در سالمندان (در کل) = حدود ۱۰ درصد
— فراوانی سندرم FRAILTY در ارزیابی قبل از عمل سالمندان = حدود ۲۵ تا ۵۶ درصد
چرا ارزیابی سندرم FRAILTY در مرحله قبل عمل بیماران سالمند مهم است ؟
باید به خاطر داشت که خود سالخوردگی(age) یک عامل خطر برای انجام جراحی است و سبب افزایش حوادث قلبی – عروقی می شود. این مشکل بخصوص زمانی تشدید می شود که سالخوردگی به همراه سندرم FRAILTY باشد ( کواگزیست ص ۹۶)
— با ارزیابی طیف وسیعی از جراحی های ماژور به این نتیجه رسیده اند که : وجود سندرم FRAILTY در مرحله قبل عمل سبب افزایش خطرات و شدت عوارض حول و حوش عمل (همچون افزایش مدت بستری، مرگ و …) می شود . بنابر این سندرم FRAILTY یکی از معیارهای مستقل جهت ارزیابی مورتالیتی داخل بیمارستانی محسوب می شود
— اطلاع پزشکان از وجود سندرم FRAILTY (در مرحله قبل از عمل)، می تواندآنها را وادار کند که در مرحله قبل یا بعد از عمل از برنامه های بازتوانی و توانبخشی استفاده کرده و سبب کاهش عوارض و احیانا بهبود وضعیت بیمار گردند .
— یکی از ریسک فاکتورهای دلیریوم و اختلالات شناختی بعد عمل وجود سندرم FRAILTY است (میلر ص ۲۶۴۸ ، ۲۱۰۹)
دو مدل رایج برای ارزیابی سندرم FRAILTY وجود دارد . این دو مدل کدامند ؟
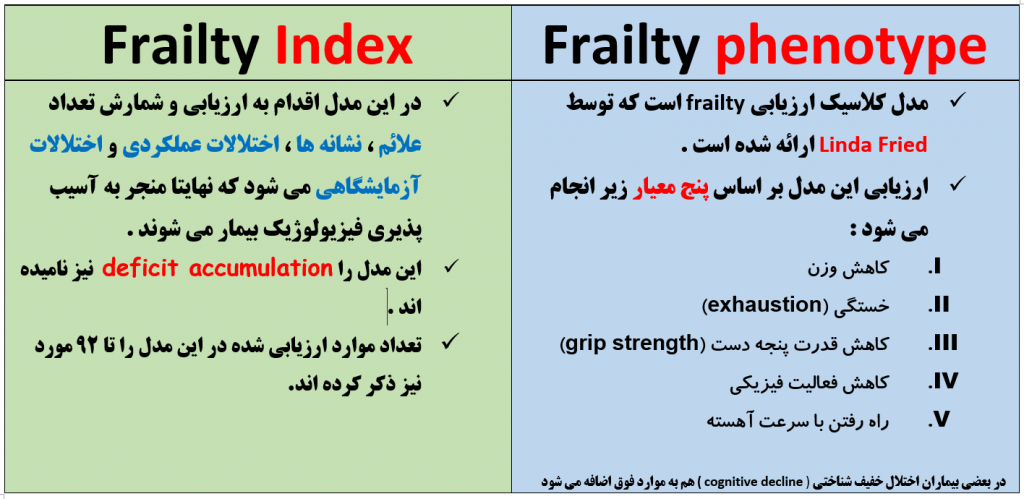
— ارزیابی قدرت پنجه دست(grip strengh) ممکن است روش مناسبی برای بیماران با گرفتاری ستون فقرات سرویکال (که اغلب میلوپاتی سرویکال دارند) نیست .
پرسشنامه آسیب پذیری ادمونتون (Edmonton Frail Scale) در زمینه ارزیابی سندرم FRAILTY چه مزایایی دارد؟( میلر ص ۹۲۷، ۲۰۷۱)
پرسشنامه EFS می تواند عوارض جانبی بعد جراحی را در سالمندان تخمین بزند و همچنین می تواند توسط یک فرد بدون تحصیلات رسمی پزشکی نیز انجام شود .
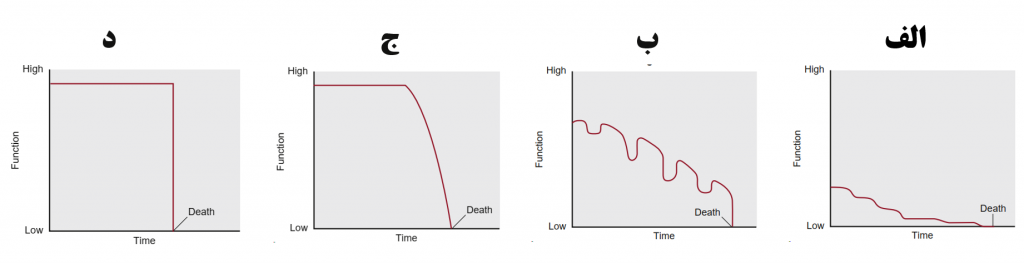
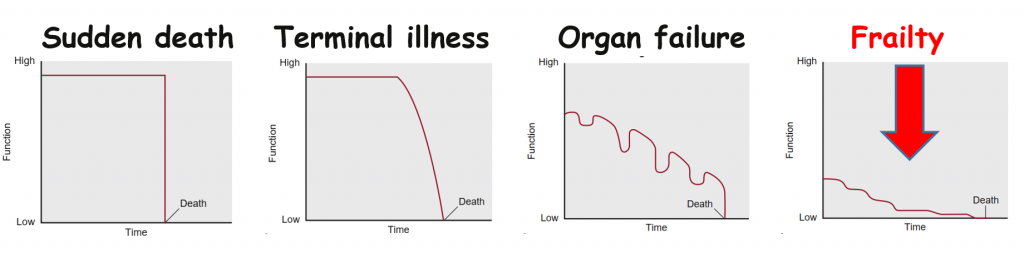
نمودارهای زیر افت عملکرد چهار دسته از بیماران را در گذر زمان نشان می دهد که نهایتا منجر به مرگ شده است . در میان این چهار موقعیت به نوسانات سندرم FRAILTY توجه کنید : ( میلر ص ۱۶۳۶)
====================================================================================
سندرم های سالمندی( geriatric syndromes) کدامند؟ ( کواگزیست ص ۳۳۴ )
— عدم کنترل ادراری
— دلیریوم
— سقوط
— زخم های فشاری
— بیماریهای خواب
— مشکلات تغذیه ای
— درد
— خلق افسرده
افزون بر موارد فوق به مواردی همچون دمانس و معلولیت فیزیکی نیز اشاره شده است
===================================================================================
برای بحث درباره اختلالات شناختی بعد از عمل ( دلیریوم و POCD) رجوع کنید به درس آزمون زیر :
====================================================================================
توجه داشته باشید این آزمون صرفا برای کمک به یادگیری یک “مفهوم بیهوشی” ارائه شده و هیچگونه امتیاز یا اطلاعاتی در این سایت ذخیره نمی شود.
پیام خود را در زمینه این درس به اینجا یا https://t.me/anespain ارسال کنید .
محدوده زمانی: 0
خلاصه آزمون
0 از 150 سوالات تکمیل شده است.
پرسش و پاسخ:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- 16
- 17
- 18
- 19
- 20
- 21
- 22
- 23
- 24
- 25
- 26
- 27
- 28
- 29
- 30
- 31
- 32
- 33
- 34
- 35
- 36
- 37
- 38
- 39
- 40
- 41
- 42
- 43
- 44
- 45
- 46
- 47
- 48
- 49
- 50
- 51
- 52
- 53
- 54
- 55
- 56
- 57
- 58
- 59
- 60
- 61
- 62
- 63
- 64
- 65
- 66
- 67
- 68
- 69
- 70
- 71
- 72
- 73
- 74
- 75
- 76
- 77
- 78
- 79
- 80
- 81
- 82
- 83
- 84
- 85
- 86
- 87
- 88
- 89
- 90
- 91
- 92
- 93
- 94
- 95
- 96
- 97
- 98
- 99
- 100
- 101
- 102
- 103
- 104
- 105
- 106
- 107
- 108
- 109
- 110
- 111
- 112
- 113
- 114
- 115
- 116
- 117
- 118
- 119
- 120
- 121
- 122
- 123
- 124
- 125
- 126
- 127
- 128
- 129
- 130
- 131
- 132
- 133
- 134
- 135
- 136
- 137
- 138
- 139
- 140
- 141
- 142
- 143
- 144
- 145
- 146
- 147
- 148
- 149
- 150
Information
.
در حال حاضر آزمون به پایان رسیده است. شما نیز میتوانید دوباره شروع کنید.
Quiz is loading...
You must sign in or sign up to start the quiz.
شما برای به پایان رساندن آزمون، روی گزینه شروع آزمون باید کلیک کنید:
نتیجه
0 از 150 به سوالات به درستی جواب داد
وقت شما:
زمان سپری شده است
امتیاز شما 0 از 0 است , (0)
دسته بندی ها
- دسته بندی نشده 0%
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- 16
- 17
- 18
- 19
- 20
- 21
- 22
- 23
- 24
- 25
- 26
- 27
- 28
- 29
- 30
- 31
- 32
- 33
- 34
- 35
- 36
- 37
- 38
- 39
- 40
- 41
- 42
- 43
- 44
- 45
- 46
- 47
- 48
- 49
- 50
- 51
- 52
- 53
- 54
- 55
- 56
- 57
- 58
- 59
- 60
- 61
- 62
- 63
- 64
- 65
- 66
- 67
- 68
- 69
- 70
- 71
- 72
- 73
- 74
- 75
- 76
- 77
- 78
- 79
- 80
- 81
- 82
- 83
- 84
- 85
- 86
- 87
- 88
- 89
- 90
- 91
- 92
- 93
- 94
- 95
- 96
- 97
- 98
- 99
- 100
- 101
- 102
- 103
- 104
- 105
- 106
- 107
- 108
- 109
- 110
- 111
- 112
- 113
- 114
- 115
- 116
- 117
- 118
- 119
- 120
- 121
- 122
- 123
- 124
- 125
- 126
- 127
- 128
- 129
- 130
- 131
- 132
- 133
- 134
- 135
- 136
- 137
- 138
- 139
- 140
- 141
- 142
- 143
- 144
- 145
- 146
- 147
- 148
- 149
- 150
- پاسخ داد:
- مرور
-
سوال 1 از 150
1. سوال
در معاینه بیماری ۷۰ ساله در درمانگاه مشاوره بیهوشی مشخص شد که نامبرده دچار یکی از سندرم های سالخوردگی است که طی آن فرد در مواجهه با استرس های فیزیولوژیک یا پاتولوژیک دچار کاهش رزرو فیزیولوژیک ، شکست در پاسخ دهی مناسب ، کاهش عملکرد ارگان های سیستمی و و نهایتا ناتوانی (disability) می شود . کدام تشخیص زیر را محتمل تر می دانید؟
صحیح
غلط
-
سوال 2 از 150
2. سوال
صحیح
غلط
-
سوال 3 از 150
3. سوال
صحیح
غلط
-
سوال 4 از 150
4. سوال
برای ارزیابی fraility در مرحله قبل از عمل جراحی سالمندان ، از کدام معیار بر اساس مدل frailty phenotype می توان استفاده کرد؟
صحیح
غلط
-
سوال 5 از 150
5. سوال
صحیح
غلط
-
سوال 6 از 150
6. سوال
صحیح
غلط
-
سوال 7 از 150
7. سوال
در رابطه با تغییرات کلیوی در رابطه با بیمار ۹۶ ساله کدام گزینه صحیح است؟( درون بخشی شهید بهشتی ۱۳۹۸)
صحیح
غلط
-
سوال 8 از 150
8. سوال
درباره تغییرات فیزیولوژیک کلیوی سالمندان کدام گزینه غلط است؟( بورد بیهوشی ۱۳۷۸/ با اندک تغییر متن سوال)
صحیح
غلط
-
سوال 9 از 150
9. سوال
تغییرات فیزیولوژیک سیستم کلیوی در افراد مسن با یکی از موارد زیر سازگاری ندارد ؟ (ارتقاء بیهوشی ۱۳۷۵/ با اندک تغییر متن سوال )
صحیح
غلط
-
سوال 10 از 150
10. سوال
صحیح
غلط
-
سوال 11 از 150
11. سوال
به دنبال تغییرات عروقی در سالمندان ، شکل امواج فشارنبض شریان رادیال چگونه است ؟ ( ارتقاء/ بورد بیهوشی ۱۳۹۹)
 صحیح
صحیح
غلط
-
سوال 12 از 150
12. سوال
صحیح
غلط
-
سوال 13 از 150
13. سوال
صحیح
غلط
-
سوال 14 از 150
14. سوال
صحیح
غلط
-
سوال 15 از 150
15. سوال
صحیح
غلط
-
سوال 16 از 150
16. سوال
بیمار ۷۲ساله جهت عمل جراحی آرتروپلاستی مفصل هیپ در کلینیک بیهوشی ویزیت می نمائید. در مشاوره قلب انجام شده جهت وی موارد زیر ذکر شده است :
— اختلال عملکرد خفیف سیستولیک
— اختلال عملکرد خفیف دیاستولیک
— در استرس اکو : برادی کاردی در حال استراحت
— عدم توانائی افزایش برون ده قلب با تاکیکاردی
کدام مورد فوق غیرطبیعی تلقی می گردد؟ ( درون بخشی شهید بهشتی ۱۳۹۶)
صحیح
غلط
-
سوال 17 از 150
17. سوال
صحیح
غلط
-
سوال 18 از 150
18. سوال
صحیح
غلط
-
سوال 19 از 150
19. سوال
صحیح
غلط
-
سوال 20 از 150
20. سوال
صحیح
غلط
-
سوال 21 از 150
21. سوال
کدام یک از موارد زیر درباره تغییرات سیستم عصبی اتونوم با افزایش سن درست است؟( بورد بیهوشی ۱۳۹۶/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 22 از 150
22. سوال
صحیح
غلط
-
سوال 23 از 150
23. سوال
صحیح
غلط
-
سوال 24 از 150
24. سوال
صحیح
غلط
-
سوال 25 از 150
25. سوال
صحیح
غلط
-
سوال 26 از 150
26. سوال
صحیح
غلط
-
سوال 27 از 150
27. سوال
صحیح
غلط
-
سوال 28 از 150
28. سوال
صحیح
غلط
-
سوال 29 از 150
29. سوال
صحیح
غلط
-
سوال 30 از 150
30. سوال
صحیح
غلط
-
سوال 31 از 150
31. سوال
صحیح
غلط
-
سوال 32 از 150
32. سوال
جهت پایش فشارخون بیمار ۹۴ ساله بدون بیماری زمینه ای ، تحت جراحی کوله سیستکتومی ، آرتریال لاین در شریان رادیال دست چپ تعبیه نموده اید . کدام گزینه نمایانگر موج شریانی بیمار فوق خواهد بود؟( درون گروهی شهیدبهشتی ۱۳۹۶/ با به روز رسانی تصاویر)
 صحیح
صحیح
غلط
-
سوال 33 از 150
33. سوال
پاسخ فیزیولوژیک به هیپوکسی و هیپرکاپنی در افراد سالمند( با افزایش سن) به ترتیب چگونه تغییر می کند؟( اصفهان ۱۳۹۱)
صحیح
غلط
-
سوال 34 از 150
34. سوال
صحیح
غلط
-
سوال 35 از 150
35. سوال
در فرد ۸۰ ساله ، اختلاف فشار اکسیژن آلوئولی(PAO2) و فشار اکسیژن شریانی(PaO2) حدودا چقدر است ؟( ارتقاء بیهوشی ۱۳۷۰/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 36 از 150
36. سوال
صحیح
غلط
-
سوال 37 از 150
37. سوال
صحیح
غلط
-
سوال 38 از 150
38. سوال
صحیح
غلط
-
سوال 39 از 150
39. سوال
صحیح
غلط
-
سوال 40 از 150
40. سوال
صحیح
غلط
-
سوال 41 از 150
41. سوال
کدام یک از اندکس های فیزیولوژیک تنفسی ذکر شده ذیل با افزایش سن بیشتر می شود؟( زنجان ۱۳۹۲/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 42 از 150
42. سوال
در ارتباط با closing capacity (CC) و حجم باقیمانده (RV) کدام یک از جملات ذیل صحیح است؟ ( زنجان ۱۳۹۲)
صحیح
غلط
-
سوال 43 از 150
43. سوال
با افزایش سن و در دوره سالمندی کدامیک از اندکس های سیستم تنفسی بدون تغییر می ماند ؟ (درون بخشی شهید بهشتی ۱۳۹۶)
صحیح
غلط
-
سوال 44 از 150
44. سوال
صحیح
غلط
-
سوال 45 از 150
45. سوال
صحیح
غلط
-
سوال 46 از 150
46. سوال
کدامیک از پارامترهای ریوی زیر در یک بیمار ۸۰ ساله بدون تغییر خواهد بود؟ (ارتقاء بیهوشی ۱۳۸۴/ با تغییر مختصر متن)
صحیح
غلط
-
سوال 47 از 150
47. سوال
صحیح
غلط
-
سوال 48 از 150
48. سوال
صحیح
غلط
-
سوال 49 از 150
49. سوال
صحیح
غلط
-
سوال 50 از 150
50. سوال
صحیح
غلط
-
سوال 51 از 150
51. سوال
صحیح
غلط
-
سوال 52 از 150
52. سوال
بیمار ۸۰ ساله به علت جراحی الکتیو BPH تحت بیهوشی عمومی قرار گرفته است. کدامیک از پارامترهای زیر در تست ریوی بیمار مورد انتظار نیست؟
صحیح
غلط
-
سوال 53 از 150
53. سوال
صحیح
غلط
-
سوال 54 از 150
54. سوال
صحیح
غلط
-
سوال 55 از 150
55. سوال
صحیح
غلط
-
سوال 56 از 150
56. سوال
در سالمندان کدامیک از پارامترهای ریوی – تنفسی بدون تغییر می ماند ؟ ( استانی ۱۳۹۳/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 57 از 150
57. سوال
صحیح
غلط
-
سوال 58 از 150
58. سوال
صحیح
غلط
-
سوال 59 از 150
59. سوال
صحیح
غلط
-
سوال 60 از 150
60. سوال
صحیح
غلط
-
سوال 61 از 150
61. سوال
صحیح
غلط
-
سوال 62 از 150
62. سوال
صحیح
غلط
-
سوال 63 از 150
63. سوال
بیمار ۷۵ ساله جهت عمل جراحی اندارترکتومی کاروتید کاندید می باشد و شما در مورد رزرو ریوی این بیمار و تحمل وی برای جراحی ( با توجه به فیزیولوژی تنفس در این سن ) وی را معاینه می کنید. کدام مورد زیر در مورد این بیمار صحیح است ؟( درون بخشی شهید بهشتی ۱۳۹۶)
صحیح
غلط
-
سوال 64 از 150
64. سوال
بیمار خانم ۸۰ ساله کاندیدای تعویض مفصل زانو می باشد. سابقه بیماری زمینه ای ندارد . در صورتی که فشار نسبی اکسیژن شریانی با تنفس در هوای اتاق در جوان ۲۰ ساله ۹۵ میلی متر جیوه باشد در این بیمار پارامتر مذکور به کدامیک از موارد زیر نزدیک تر است ؟( ارتقاء بیهوشی ۱۳۹۷/ منطقه هفتم آمایشی/ با تغییر اعداد در گزینه ها )
صحیح
غلط
-
سوال 65 از 150
65. سوال
صحیح
غلط
-
سوال 66 از 150
66. سوال
صحیح
غلط
-
سوال 67 از 150
67. سوال
مهمترین عاملی که در سنین پیری منجر به ventilation/perfusion mismatch و نهایتا اختلال اکسیژناسیون می شود کدام است؟
صحیح
غلط
-
سوال 68 از 150
68. سوال
صحیح
غلط
-
سوال 69 از 150
69. سوال
در افراد مسن ، فشار اکسیژن شریانی کاهش می یابد. کدامیک از موارد زیر نقش مهمتری در بروز این پدیده دارد؟( ارتقاء بیهوشی ۱۳۹۷/ منطقه پنجم آمایشی/ تغییر اندک در متن سوال)
صحیح
غلط
-
سوال 70 از 150
70. سوال
فشار اکسیژن شریانی دو فرد زیر (بدون بیماری زمینه ای) در حال تنفس هوای اتاق به قرار زیر می باشد:

علت اصلی کاهش در PaO2، وجود کدام مورد زیر در پیرمرد ۸۰ ساله است؟
صحیح
غلط
-
سوال 71 از 150
71. سوال
در بیماران بالای ۶۵ سال ، مهمترین عامل کاهش فشار نسبی اکسیژن در خون شریانی (PaO2) کدام مورد زیر است؟
صحیح
غلط
-
سوال 72 از 150
72. سوال
برای پیرمرد ۸۴ ساله ای ، قبل از عمل Total Hip Replacement ویزیت بیهوشی انجام می شود. بیمار مشکل قلبی ریوی یا سابقه ای از مصرف سیگار ندارد . در مقایسه با یک مرد ۴۰ ساله سالم ، کدام گزینه درباره این پیرمرد صحیح است؟
صحیح
غلط
-
سوال 73 از 150
73. سوال
صحیح
غلط
-
سوال 74 از 150
74. سوال
عوارض ریوی به دنبال استفاده از کدام داروی شل کننده عضلانی در افراد مسن شایعتر می باشد؟( درون بخشی شهید بهشتی ۱۳۸۹)
صحیح
غلط
-
سوال 75 از 150
75. سوال
سرعت انفوزیون (infusion rate) رمی فنتانیل برای یک بیمار ۸۰ ساله در برابر یک جوان ۲۱ ساله کدام است؟ ( بورد بیهوشی ۱۳۸۶)
صحیح
غلط
-
سوال 76 از 150
76. سوال
در کدامیک از مخدرهای زیر تغییرات فارماکوکینتیکی نیز در کنار تغییرات فارماکودینامیکی ، در نیاز به کاهش دوز مصرفی در سالمندان نقش دارد؟( تبریز ۱۳۹۲)
صحیح
غلط
-
سوال 77 از 150
77. سوال
برای بیمار ۷۵ ساله می خواهیم داروی رمی فنتانیل تجویز کنیم . کدامیک از موارد زیر در مورد این بیمار صحیح است؟(دانشگاه تهران ۱۳۹۲)
صحیح
غلط
-
سوال 78 از 150
78. سوال
می خواهیم بیمار ۸۰ ساله ای را با استفاده از رمی فنتانیل به روش TIVA بیهوش کنیم. مقدار دوز دارو برای این بیمار نسبت به بیمار ۲۱ ساله کدام یک از گزینه های زیر است؟( بورد بیهوشی ۱۳۸۲)
صحیح
غلط
-
سوال 79 از 150
79. سوال
بیمار آقای ۸۵ ساله ای است که کاندید عمل جراحی کوله سیستکتومی می باشد. جهت تجویز رمی فنتانیل بعنوان مخدر چه تغییراتی در دوز بولوس و انفوزیون آن لحاظ می کنید؟( شهید بهشتی ۱۳۸۹)
صحیح
غلط
-
سوال 80 از 150
80. سوال
آقای ۸۰ ساله کاندید عمل جراحی لاپاراتومی به دلیل انسداد روده می باشد. در مورد استفاده از رمی فنتانیل کدام گزینه صحیح است؟( درون بخشی زاهدان)
صحیح
غلط
-
سوال 81 از 150
81. سوال
بیماری ۸۰ ساله کاندید عمل جراحی الکتیو تحت بیهوشی عمومی است. تنظیم دوز پروپوفول نسبت به فرد ۲۰ ساله سالم را چگونه تجویز می کنید ؟( ارتقاء بیهوشی ۱۳۹۶/ منطقه نهم آمایشی )
صحیح
غلط
-
سوال 82 از 150
82. سوال
مرد ۸۰ ساله ای جهت جراحی چشم مراجعه کرده است . جهت القاء و بیهوشی از داروی تیوپنتال سدیم استفاده شده است. کدام جمله زیر در رابطه با استفاده از این دارو صحیح است؟( بورد بیهوشی ۱۳۹۰)
صحیح
غلط
-
سوال 83 از 150
83. سوال
حجم توزیع اولیه کدام یک از داروهای ذکر شده ذیل در افراد مسن کاهش نمی یابد؟( زنجان ۱۳۹۲/ با تغییر مختصر)
صحیح
غلط
-
سوال 84 از 150
84. سوال
صحیح
غلط
-
سوال 85 از 150
85. سوال
مرد ۸۶ ساله ای به علت شکستگی گردن فمور کاندیدای بیهوشی عمومی است. کدام یک از جملات زیر را در مورد استفاده مناسب داروها صحیح تر می دانید؟( بورد بیهوشی ۱۳۹۱)
صحیح
غلط
-
سوال 86 از 150
86. سوال
صحیح
غلط
-
سوال 87 از 150
87. سوال
بیمار ۷۰ ساله با سابقه نارسائی کلیه و شکم حاد به اتاق عمل آورده شده است. در معاینه سمع قلب و ریه نرمال و در آزمایشات BUN و کراتینین و قند خون بالا اما سدیم و پتاسیم نرمال می باشد. کدامیک از داروهای فلج کننده عضلانی زیر را برای لوله گذاری توصیه می کنید؟
صحیح
غلط
-
سوال 88 از 150
88. سوال
صحیح
غلط
-
سوال 89 از 150
89. سوال
صحیح
غلط
-
سوال 90 از 150
90. سوال
آقای ۷۰ ساله کاندید هرنیورافی تحت القای بیهوشی بوسیله تیوپنتال و آتراکوریوم قرار می گیرد. در صورتیکه برای پره مدیکاسیون از میدازولام و فنتانیل استفاده شده باشد، کدامیک از داروهای زیر نیاز به تغییر دوز نسبت به افراد جوان ندارد ؟( شهید بهشتی ۱۳۸۸)
صحیح
غلط
-
سوال 91 از 150
91. سوال
طول اثر کدام یک از داروهای شل کننده زیر با افزایش سن تغییر نمی کند؟ ( ارتقاء قزوین ۱۳۹۲/با تغییر یک گزینه)
صحیح
غلط
-
سوال 92 از 150
92. سوال
آقای ۷۰ ساله جهت عمل جراحی به اتاق عمل آمده اند. کدامیک از داروهای زیر نیاز به کاهش دوز هنگام بیهوشی ندارند؟( ارتقاء بیهوشی ۱۳۹۷/ منطقه سوم آمایشی)
صحیح
غلط
-
سوال 93 از 150
93. سوال
خانم ۹۲ ساله کاندید انجام جراحی گاسترکتومی اورژانس به علت خونریزی گوارشی می باشد. متخصص بیهوشی جهت اینداکشن بیهوشی از دوز معمول داروهای میدازولام ، لیدوکائین ، فنتانیل ، اتومیدیت ، سیس آتراکوریوم استفاده کرده و سپس از انفوزیون کاهش یافته پروپوفول برای نگهداری بیهوشی استفاده کرده است و در پایان عمل از پچ فنتانیل( فنتانیل ترانس درمال) برای کاهش درد بعد عمل استفاده کرده و سپس بیمار در ICU بستری می شود . تجویز کدام دارو صحیح بوده است؟( درون بخشی شهید بهشتی ۱۳۹۶)
صحیح
غلط
-
سوال 94 از 150
94. سوال
بیمار ۸۰ ساله ای با سابقه دمانس کاندید جراحی هیپ می باشد. از تجویز کدامیک از داروهای زیر برای کنترل درد حاد بعد از عمل ، بایستی اجتناب شود؟( ارتقاء بیهوشی ۱۳۹۸/ منطقه اول آمایشی)
صحیح
غلط
-
سوال 95 از 150
95. سوال
آقای ۸۰ ساله ای بدون هیچگونه بیماری زمینه ای ، کاندید عمل جراحی لاپاراتومی تجسسی می باشد . کدامیک از شل کننده های عضلانی ذیل شانس عوارض ریوی perioperative را افزیش می دهد؟( ارتقاء بیهوشی ۱۳۹۶/ منطقه پنجم آمایشی)
صحیح
غلط
-
سوال 96 از 150
96. سوال
آقای ۷۶ ساله ای جهت عمل کاتاراکت تحت بیهوشی قرار می گیرد. کدامیک از دارهای زیر در مدیریت بیهوشی ایشان نیاز به کاهش دوز ندارد؟( ارتقاء بیهوشی ۱۳۹۶/ منطقه دوم آمایشی)
صحیح
غلط
-
سوال 97 از 150
97. سوال
در کدامیک از شل کننده های عضلانی غیردپلاریزان ، افزایش سن تاثیری در متابولیسم آن ندارد؟( ارتقاء بیهوشی ۱۳۹۶/ منطقه پنجم آمایشی/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 98 از 150
98. سوال
استفاده از کدام مخدر زیر جهت درمان درد حاد بعد از عمل در افراد مسن باعث بیشتر شدن دلیریوم می شود؟( قزوین ۱۳۹۲/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 99 از 150
99. سوال
صحیح
غلط
-
سوال 100 از 150
100. سوال
صحیح
غلط
-
سوال 101 از 150
101. سوال
بیمار ۶۹ ساله کاندید انجام جراحی ماستکتومی به علت کانسر می باشد و وی در ۶ ماه اخیر ۸ کیلوگرم کاهش وزن داشته است و شاخص توده بدنی (BMI) وی ۱۸ می باشد . آلبومین اندازه گیری شده ۳ گرم در دسی لیتر می باشد . کدام اندکس با ریسک شدید و بالای سوء تغذیه در نظرگرفته می شود؟( درون بخشی شهید بهشتی ۱۳۹۶)
صحیح
غلط
-
سوال 102 از 150
102. سوال
در بیمار ۸۰ ساله ای که به دلیل شکستگی متعدد دنده ها تحت تهویه مکانیکی غیرتهاجمی در ICU قرار دارد ، داروی آنالژزیک اپیوئیدی ایده آل جهت کنترل درد کدام می باشد؟( ارتقاء بیهوشی ۱۳۹۷/ منطقه اول آمایشی)
صحیح
غلط
-
سوال 103 از 150
103. سوال
بیمار ۷۸ ساله ای از درد شدید محل عمل در ریکاوری شکایت دارد . کدام گزینه برای بی دردی وریدی بیمار مناسب است؟( ارتقاء بیهوشی ۱۳۹۷/ منطقه ۱۰ آمایشی)
صحیح
غلط
-
سوال 104 از 150
104. سوال
آقای ۹۰ ساله به علت کوله سیستکتومی کاندید بیهوشی عمومی است. کدامیک از داروهای زیر بدون تغییر دوز توصیه می شود؟( ارتقاء بیهوشی ۱۳۹۶/ منطقه اول آمایشی)
صحیح
غلط
-
سوال 105 از 150
105. سوال
آقایی ۸۰ ساله کاندید جراحی لاپاراتومی می باشد. در بررسی های انجام شده وزن بیمار ۵۲ کیلوگرم می باشد . بیمار شش ماه قبل ۶۵ کیلوگرم بوده است و BMI بیمار اکنون ۲۰ است . در آزمایشات آلبومین معادل 3 gr/dL می باشد و در ضمن سابقه مصرف الکل به صورت منظم را هم می دهد . کدامیک از یافته های فوق نشان دهنده نیاز بیمار به حمایت تغذیه ای پیش از عمل جراحی می باشد؟( ارتقاء بیهوشی ۱۳۹۸ / منطقه دهم آمایشی)
صحیح
غلط
-
سوال 106 از 150
106. سوال
صحیح
غلط
-
سوال 107 از 150
107. سوال
صحیح
غلط
-
سوال 108 از 150
108. سوال
آقای ۸۰ ساله کاندید عمل فیکساسیون لگن می باشد. برای اداره بیهوشی وی کدام مورد را رعایت می کنید؟( ارتقاء بیهوشی ۱۳۹۸/ منطقه هشتم آمایشی/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 109 از 150
109. سوال
در مورد فارماکولوژی داروهای بیهوشی در بیماران سالمند ، کدام گزینه غلط است ؟( ارتقاء بیهوشی ۱۳۹۷/ منطقه پنجم آمایشی/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 110 از 150
110. سوال
حداقل غلظت آلوئولی (MAC) هوشبرهای تبخیری و نایتروس اکسید(N2O) در سالمندان چه تغییری نسبت به افراد جوان می کند؟
صحیح
غلط
-
سوال 111 از 150
111. سوال
صحیح
غلط
-
سوال 112 از 150
112. سوال
صحیح
غلط
-
سوال 113 از 150
113. سوال
کدام یک از تغییرات فیزیولوژیک زیر در مغز افراد مسن دیده می شود ؟( بورد بیهوشی ۱۳۹۷/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 114 از 150
114. سوال
کدام یک از تغییرات زیر در سیستم عصبی مرکزی افراد مسن دیده می شود ؟( ارتقاء بیهوشی ۱۳۹۷/ منطقه هشتم آمایشی/ تغییر یک گزینه)
صحیح
غلط
-
سوال 115 از 150
115. سوال
بیمار ۶۵ ساله که کاندید جراحی الکتیو جراحی اعصاب می باشد. وی سابقه فشارخون ، دیابت و هیپرلیپیدمی را دارد که تحت درمان با لوزارتان ، کارودیلول ، متفورمین ، رزواستاتین می باشد. کدام نروترانسمیترهای مغزی در این سن افزایش خواهد داشت ؟( درون بخشی شهید بهشتی ۱۳۹۶/ با تغییر یک گزینه)
صحیح
غلط
-
سوال 116 از 150
116. سوال
صحیح
غلط
-
سوال 117 از 150
117. سوال
صحیح
غلط
-
سوال 118 از 150
118. سوال
صحیح
غلط
-
سوال 119 از 150
119. سوال
صحیح
غلط
-
سوال 120 از 150
120. سوال
بیمار آقایی ۷۰ ساله جهت انجام جراحی کولکتومی توتال به اتاق عمل آورده شده است. در خصوص بیهوشی ایشان کدام گزینه نادرست است؟( ارتقاء بیهوشی ۱۳۹۸/ منطقه سوم آمایشی)
صحیح
غلط
-
سوال 121 از 150
121. سوال
کدام یک از موارد زیر در پروسه Aging غلط است؟( ارتقاء بیهوشی ۱۳۹۶/ منطقه پنجم آمایشی/ با تغییر در دو گزینه)
صحیح
غلط
-
سوال 122 از 150
122. سوال
در افراد مسن مقدار ظرفیت حیاتی(VC) و حجم باقیمانده ریوی (RV) به ترتیب چه تغییری می یابند؟( ارتقاء بیهوشی ۱۳۹۶/ منطقه هشتم آمایشی/ با تغییر یک پارامتر)
صحیح
غلط
-
سوال 123 از 150
123. سوال
در بیماران سالخورده مبتلا به بیماری قلبی ، میزان افت برون ده قلبی در پاسخ به بی حسی نخاعی چه مقدار است ؟( درون بخشی کرمان ۱۳۸۸)
صحیح
غلط
-
سوال 124 از 150
124. سوال
صحیح
غلط
-
سوال 125 از 150
125. سوال
صحیح
غلط
-
سوال 126 از 150
126. سوال
صحیح
غلط
-
سوال 127 از 150
127. سوال
صحیح
غلط
-
سوال 128 از 150
128. سوال
صحیح
غلط
-
سوال 129 از 150
129. سوال
صحیح
غلط
-
سوال 130 از 150
130. سوال
صحیح
غلط
-
سوال 131 از 150
131. سوال
صحیح
غلط
-
سوال 132 از 150
132. سوال
برای محاسبه حداکثر ضربان قلب (Maximal HR) از کدام فرمول زیر می توان استفاده کرد؟ سن(age) بر اساس سال است
 صحیح
صحیح
غلط
-
سوال 133 از 150
133. سوال
صحیح
غلط
-
سوال 134 از 150
134. سوال
کدام یک از تغییرات زیر در پیوستگاه عصبی – عضلانی با وقوع پیری رخ نمی دهد؟( درون بخشی شیراز/ با تغییر گزینه ها)
صحیح
غلط
-
سوال 135 از 150
135. سوال
برای کنترل درد پس از عمل در بیماران سالمند ، کدام داروی زیر توصیه می شود؟( ارتقاء بیهوشی ۱۳۹۸/ منطقه ۴ آمایشی)
صحیح
غلط
-
سوال 136 از 150
136. سوال
صحیح
غلط
-
سوال 137 از 150
137. سوال
افزایش closing volume نسبت به FRC در ریه سالمندان به شکل معمول سبب افزایش وقوع کدام مورد زیر نمی شود ؟
صحیح
غلط
-
سوال 138 از 150
138. سوال
در شخص پیر (aging) کدامیک از تغییرات زیر در سیستم تنفسی اتفاق می افتد؟( درون بخشی دانشگاه تهران/ تغییر یک گزینه)
صحیح
غلط
-
سوال 139 از 150
139. سوال
صحیح
غلط
-
سوال 140 از 150
140. سوال
صحیح
غلط
-
سوال 141 از 150
141. سوال
کدام یک از تست های زیر بهترین تست پیشگویی کننده outcome عمل توراکوتومی در افراد سالخورده است ؟( ارتقاء بیهوشی ۱۳۹۵ / منطقه ۷ آمایشی )
صحیح
غلط
-
سوال 142 از 150
142. سوال
صحیح
غلط
-
سوال 143 از 150
143. سوال
صحیح
غلط
-
سوال 144 از 150
144. سوال
صحیح
غلط
-
سوال 145 از 150
145. سوال
صحیح
غلط
-
سوال 146 از 150
146. سوال
صحیح
غلط
-
سوال 147 از 150
147. سوال
صحیح
غلط
-
سوال 148 از 150
148. سوال
صحیح
غلط
-
سوال 149 از 150
149. سوال
صحیح
غلط
-
سوال 150 از 150
150. سوال
برای ارزیابی قبل از عمل سالمندان ، کدام معیار آزمایشگاهی در تشخیص اختلالات شدید تغذیه ای کمک کننده است؟
صحیح
غلط
falseit is false
falseit is false
falseit is false
falseit is false